El dolor de espalda baja o dolor lumbar (LBP: Low Back Pain), es un problema muy presente en nuestra sociedad, está tan presente que lo padece entre 60-80% de la población (2). Y además, actualmente, vemos el dolor lumbar en crecimiento debido al aumento del sedentarismo y de las malas posturas.
Nos encontramos ante un sistema sanitario que abusa del uso de antiinflamatorios para combatir el dolor de espalda baja, ignorando el origen de éste. Cuando un paciente va al médico por dolor lumbar (agudo o crónico), mayoritariamente se les receta reposo y antiinflamatorios.
Esto da resultados rápidos, cesando el dolor, no obstante cuando se retoma la actividad el dolor de espalda baja vuelve, y con él, vuelve el uso de antiinflamatorios.
Con este círculo vicioso, solo se consigue un aumento de la tolerancia a los antiinflamatorios y hace que cada vez sea necesaria más dosis para tener un mismo efecto, hasta que llega, en algunos casos, a no ser medicación suficiente y pasan a otro tipo de fármacos más agresivos.
Con dicha metodología lo único que conseguimos es disminuir los síntomas a base de pastillas, olvidando por completo de solucionar aquello que causó el dolor de espalda baja, el problema real, recetando además cese de actividad física o entrenamiento que lo que hace es agravar aún más el problema.
Cuando la solución suele estar exactamente ahí en una actividad física adaptada y específica para evitar la causa del dolor de espalda.
Descubre cuáles son los factores de riesgo más importantes a tener en cuenta para prevenir lesiones. Aprende paso a paso, un práctico programa de ejercicios para prevenir lesiones musculares.
Dolor de espalda baja: causas
Hay múltiples causas que provocan, no obstante, nos vamos a centrar en el control lumbar y en la estabilidad del core.
¿Cómo funciona el dolor de espalda?
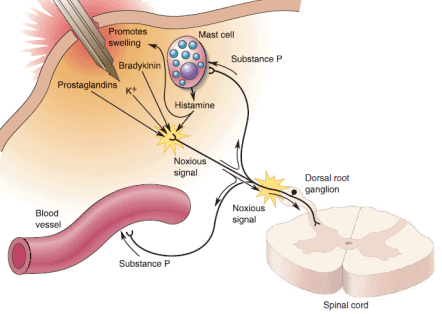
La sensación somática depende de mecanoceptores y, en gran medida, de los nociceptores, las terminaciones nerviosas libres, ramificadas y desmielinizadas que indican que un tejido corporal está dañado o está en peligro de serlo. Para que os hagáis a la idea, “noci”, proviene del latín nocere, que significa “herir”.
Además, se sabe que la vía nerviosa que lleva la información al cerebro es diferente de la vía que utilizan los mecanoceptores, por lo que tienes experiencias subjetivas distintas en cada vía. La nocicepción y el dolor son vitales para la supervivencia.
No obstante, tenemos que diferenciar la nocicepción del dolor: el dolor de espalda es notar, o percibir, sensaciones irritantes, penosas, punzantes, atroces o insoportables procedentes del cuerpo; mientras que la nocicepción es el proceso sensorial que proporciona (mediante nociceptores) las señales que desencadenan el dolor de espalda.Aunque los nociceptores estén enviando información continuamente el dolor de espalda puede aparecer y desaparecer, igual que puede aparecer dolor cuando no se da actividad nociceptora. Más que ningún otro sistema sensorial, las cualidades cognitivas de la nocicepción pueden ser controladas por el propio cerebro.
Para la transducción de los estímulos dolorosos, los nociceptores son activados por estímulos que tienen la capacidad de provocar lesión tisular. La lesión tisular puede ser el resultado de la estimulación mecánica intensa, de temperaturas extremas, de la falta de oxígeno o de la exposición a determinados productos químicos, etc.
La membrana de los nociceptores contienen canales iónicos que son activados por este tipo de estímulos (1).
Dolor de espalda baja e Hiperalgesia
Hiperalgesia: normalmente los nociceptores sólo responden cuando los estímulos son lo bastante intensos como para lesionar tejidos. Sin embargo, la piel, músculos o articulaciones ta dañadas o inflamadas son anormalmente sensibles.
Este fenómeno se conoce como hiperalgesia y es un buen ejemplo de la capacidad de nuestro cuerpo de controlar su dolor de espalda. Puede consistir en una disminución del umbral del dolor, en un aumento de la intensidad de los estímulos dolorosos o incluso en un dolor espontáneo.
Los mecanismos de la hiperalgesia pueden ser en los receptores periféricos y en su vecindad, y otros en el SNC (Sistema Nervioso Central). Cuando se lesiona la piel, se libera una amplia gama de sustancias (ej. prostaglandinas, sustancia P…), algunas de las cuales puede modular la excitabilidad de los nociceptores, haciéndolos más sensibles a los estímulos térmicos o mecánicos (1).
Control motor lumbopélvico (LPMC: LumboPelvic Motor Control)
LBP se ha visto muchas veces que viene asociado a déficit en el LPMC.
Dicho LPMC debería servir para mover y controlar la columna dentro de ciertos rangos, dependiendo de una compleja interacción entre las fuerzas internas y externas. Sin musculatura, la columna y la pelvis serían inestables. Por ello la actividad muscular necesita ser coordinada, para mantener el control de la columna.
La estabilidad de la región lumbopélvica depende de la integridad de estructuras pasivas y de un control neuromuscular dinámico apropiado (10).
Entre los músculos del tronco, el transverso abdominal y el multífidos tienen un rol importante en el control de la estabilidad de la columna y la pelvis (5). Estos músculos son pre-activados antes de iniciar el movimiento de las extremidades (4).
Qué es core stability
- Es la integración funcional de los tres sistemas (sistema pasivo, sistema activo y sistema neural) para mantener la columna vertebral dentro de la llamada “zona neutra” de Panjabi (7).
- El sistema pasivo está formado por la estructura articular, los ligamentos y fascias, alertando sobre la tensión de elongación y dotando de estabilidad.
- Si hablamos del sistema activo está formado por la musculatura motora y la co-contracción agonista-antagonista, y dota de estabilidad y movilidad al tronco.
- En cambio, el sistema neural está formado por el control sensorio-motriz y la propiocepción.
Si uno de estos sistemas falla, perdemos estabilidad del core.
Control Motor Lumbopélvico (LPMC) y dolor de espalda baja
Teniendo en cuenta los requerimientos complejos necesarios para el control muscular del tronco, no sorprende que en presencia de LBP se alteren aspectos de este control.
No se puede descartar la posibilidad de que los cambios en el control motor del tronco puedan causar dolor, pero eso no excluye que al menos en algunos casos, el dolor de espalda puede ser la causa de cambios en el control motor.
Esto se puede dar por muchos mecanismos, incluyendo cambios en la excitabilidad de las vías motoras, cambios en el sistema sensitivo, y factores asociados con la demanda de atención, aspectos de estrés y del miedo que causa el dolor de espalda.
Existen principalmente dos teorías:

A pesar de que existe variabilidad en los resultados, se ven cambios diferenciales entre la actividad de la musculatura profunda y superficial del tronco en presencia de LBP (agudo y crónico).
Hay evidencia de actividad retardada del Transverso Abdominal (TrA), de los músculos más profundos de la musculatura abdominal, en asociación con movimientos rápidos de los miembros en personas con LBP crónico (4).
El papel del Sistema Nervioso Central
El SNC inicia la secuencia de actividad muscular envolviendo la musculatura del tronco y de las extremidades, esto lo realiza previamente al movimiento de las extremidades, y es para preparar al cuerpo (se anticipa) ante una perturbación predecible de la estabilidad, causada por las fuerzas reactivas que provocan el movimiento, y así evitar o disminuir la pérdida de estabilidad (3).
Aunque se han identificado estos cambios tanto en musculatura profunda como superficial del tronco, las diferencias más consistentes (entre sujetos y movimientos) se encuentran en el TrA.
Se han hecho modelos experimentales de dolor de espalda con inyecciones intramusculares (en el longuissimus, en L4) de un salino hipertónico para ver los cambios que sufría el TrA, y se observó en personas con historial de LBP que estaban en remisión de la sintomatología.
Los estudios reportaron un retraso en la activación del TrA, lo que puede ser el reflejo de un cambio en el control motor. (15)
Existe evidencia de que los músculos profundos paraespinales muestran unos cambios similares en la actividad.
Durante actividades funcionales, se ve una reducción de la amplitud de la actividad del multífidus (EMG) en personas con dolor lumbar, y una respuesta alterada durante las cargas del tronco (8)(11).
En sujetos control saludables, se ha observado en estudios una actividad más temprana de las fibras profundas y superficiales de multífidos cuando las cargas pueden ser anticipadas, comparado con experimentos donde la carga no se puede anticipar. (Leinonen et al., 2001)
Los cambios observados en la actividad de multífidos son consistentes con los cambios en la morfología y fatigabilidad que se dan debido a la alteración del uso del músculo.
En definitiva… ¿Qué nos dice la ciencia?
La evidencia sugiere que con LBP hay una alteración en el control de la musculatura intrínseca profunda de la columna que se manifiesta en una hipoactividad, mientras otros músculos como los paraespinales reaccionan a las lesiones y al dolor con hiperactividad. (5) (12) (13)
No obstante existe debate en este área ya que no todos los estudios han mostrado hiperactividad en los músculos paraespinales, también hay estudios en los que se ha visto hipoactivdiad, actividad asimétrica y otros sin cambio de la actividad (14).
Además, se remarca la importancia de la activación anticipada del core al movimiento para evitar LBP (6).
También se han identificado en personas con LBP cambios en el reclutamiento muscular y discapacidad de otros elementos del control motor como cambios en el control del equilibrio y aspectos sensoriales.
¿Cómo quitar el dolor de espalda?
Para empezar, con personas con dolor lumbar inespecífico primero se harían ejercicios de core que activen la musculatura local (Transverso abdominal, Multífidos, Oblicuo interno…), aquella musculatura con función estabilizadora.
Una vez activada y trabajada esta musculatura, se procedería a trabajar la musculatura global (Recto anterior abdominal, Oblicuo externo…), aquella musculatura que en situación de salud su función es de movilidad, y aunque también estabiliza, sólo lo hace de manera secundaria.
Por lo tanto:
- Empezar con ejercicios de Hollowing: activan musculatura local del core, aquella que es más profunda.
- Seguir con ejercicios que estimulan la musculatura global, mediante la técnica Bracing.
Ejercicios para aliviar el dolor de espalda baja
Durante todos los ejercicios se ha ido recordando repetidamente la importancia de no olvidar activar el core y de realizar los ejercicios controlando el movimiento.
a) Cat-Camel: 1 minuto, cambiando al ritmo en el que cada persona se siente cómoda.

b) Superman: 3 x 30 segundos con 30 segundos de descanso entre series, cambiando al ritmo que en que cada persona se siente cómoda.

c) Plancha frontal: 6 x 10 segundos con 10 segundos de descanso. Corrigiendo siempre que el codo tiene que estar debajo del hombro.

d) Puente de glúteo: 3 x 10 Cambiando cada 10 segundos de lado.

e) Plancha lateral: 3 x 10 Cambiando cada 10 segundos de lado para evitar molestias en los hombros.

Explicación de los ejercicios para el dolor de espalda baja
Esta batería de ejercicios para el dolor de espalda baja se recomienda realizar dos veces (20 minutos), no obstante si la persona no tiene tiempo también se puede realizar una vez. Además, se recomienda realizarlo mínimo dos veces por semana.
Las adaptaciones y progresiones para individualizar la intervención en la persona se basan inicialmente en aumentar el tiempo de realización de cada ejercicio o el número de series.
Cuando la persona vuelve a estar adaptada, se vuelve a las repeticiones o series anteriores y aumentamos la intensidad aumentando el momento de fuerza. Esto se puede realizar separando la distancia de los puntos de apoyo, disminuyendo los puntos de apoyo, etc.
Una vez nos adaptemos, volveríamos a aumentar el número de series o tiempo de realización del ejercicio para aumentar la dificultad y así estimular aún más la generación de nuevas adaptaciones, teniendo siempre cuidado en no generar demasiado estimulo que pueda conllevar efectos negativos, por lo tanto asegurar siempre una buena recuperación.
Además para aquellas personas con molestia en los hombros (sobretodo en plancha lateral) se puede adaptar el ejercicio aumentando el número de puntos de apoyo y se pueden ayudar por ejemplo con el otro brazo.
Referencias bibliográficas
- Bear, M. F., Connors, B. W., & Paradiso, M. A. (2007). Neuroscience : exploring the brain. Lippincott Williams & Wilkins.
- Ganesan, S., Acharya, A. S., Chauhan, R., & Acharya, S. (2017). Prevalence and Risk Factors for Low Back Pain in 1,355 Young Adults: A Cross-Sectional Study. Asian Spine Journal, 11(4), 610.
- Hodges, P. W., & Richardson, C. A. (1997). Feedforward contraction of transversus abdominis is not influenced by the direction of arm movement. Experimental Brain Research, 114(2), 362–370.
- Hodges, P. W., & Richardson, C. A. (1998). Delayed postural contraction of transversus abdominis in low back pain associated with movement of the lower limb. Journal of Spinal Disorders, 11(1), 46–56.
- Holm, S., Indahl, A., & Solomonow, M. (2002). Sensorimotor control of the spine. Journal of Electromyography and Kinesiology : Official Journal of the International Society of Electrophysiological Kinesiology, 12(3), 219–234.
- Leinonen, V., Kankaanpää, M., Luukkonen, M., Hänninen, O., Airaksinen, O., & Taimela, S. (2001). Disc herniation-related back pain impairs feed-forward control of paraspinal mLeinonen, V., Kankaanpää, M., Luukkonen, M., Hänninen, O., Airaksinen, O., & Taimela, S. (2001). Disc herniation-related back pain impairs feed-forward control of paraspinal mus. Spine, 26(16), E367-72.
- Liemohn, W. P., Baumgartner, T. A., & Gagnon, L. H. (2005). Measuring core stability. Journal of Strength and Conditioning Research, 19(3), 583–586.
- Lindgren, K. A., Sihvonen, T., Leino, E., Pitkänen, M., & Manninen, H. (1993). Exercise therapy effects on functional radiographic findings and segmental electromyographic activity in lumbar spine instability. Archives of Physical Medicine and Rehabilitation, 74(9), 933–939.
- Lund, J. P., Donga, R., Widmer, C. G., & Stohler, C. S. (1991). The pain-adaptation model: a discussion of the relationship between chronic musculoskeletal pain and motor activity. Canadian Journal of Physiology and Pharmacology, 69(5), 683–694.
- Panjabi, M. M. (2003). Clinical spinal instability and low back pain. Journal of Electromyography and Kinesiology, 13, 371–379.
- Sihvonen, T., Lindgren, K. A., Airaksinen, O., & Manninen, H. (1997). Movement disturbances of the lumbar spine and abnormal back muscle electromyographic findings in recurrent low back pain. Spine, 22(3), 289–295. Retrieved from
- Solomonow, M., Baratta, R. V, Zhou, B.-H., Burger, E., Zieske, A., & Gedalia, A. (2003). Muscular dysfunction elicited by creep of lumbar viscoelastic tissue. Journal of Electromyography and Kinesiology : Official Journal of the International Society of Electrophysiological Kinesiology, 13(4), 381–396. Retrieved from
- Solomonow, M., Zhou, B., Baratta, R. V, Zhu, M., & Lu, Y. (2002). Neuromuscular disorders associated with static lumbar flexion: a feline model. Journal of Electromyography and Kinesiology : Official Journal of the International Society of Electrophysiological Kinesiology, 12(2), 81–90. Retrieved from
- van Dieën, J. H., Selen, L. P. J., & Cholewicki, J. (2003). Trunk muscle activation in low-back pain patients, an analysis of the literature. Journal of Electromyography and Kinesiology : Official Journal of the International Society of Electrophysiological Kinesiology, 13(4), 333–351. Retrieved from
- Zedka, M., Prochazka, A., Knight, B., Gillard, D., & Gauthier, M. (1999). Voluntary and reflex control of human back muscles during induced pain. The Journal of Physiology, 520 Pt 2, 591–604. Retrieved from
Laura Muñoz Bravo. Graduada en Ciencias Biomédicas y Estudiante del Máster en Entrenamiento Deportivo.




Tengo 56 años y hace 3 me intervinieron 2 veces en un mes. Artrodesis con disco intersomático L4 L5 y 6 clavos de sujeción. Supere el dolor insoportable, pero de toda la vida tengo Dolores en toda la espalda, en los gemelos, y en el arco del pie izquierdo. Toda mi vida hice deportes muy intensos, pero hoy me conformaría con solo tener calidad de vida, sin que una simple caminata, o estar 2 horas sentado en un cine me provoquen dolores difusos pero insoportablemente limitantes (no me ánimo a ningún plan con amigos o la flia pues puede convertirse en una tortura) ¿ qué me aconsejan por Dios?