La condromalacia rotuliana es una lesión, la cual se produce en el cartílago que se encuentra en la cara posterior de la rótula. También recibe el nombre de síndrome del dolor femoropatelar (SDFP o SFP) (5). Puede ser un reblandecimiento o una fisura.
En general, es más frecuente con la edad (a partir de 40 años) Aunque también es muy frecuente en el deporte (se denomina “rodilla de corredor“). El roce del cóndilo femoral sobre la rótula favorece el desgaste, siendo este roce muy frecuente en el deporte (Figura 1).
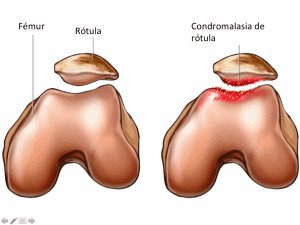
Es frecuente en deportistas y también en personas sedentarias que fuerzan las rodillas. Suele ser más frecuente en mujeres que en hombres, como otras patologías de rodilla, por las características anatómicas de la mujer.
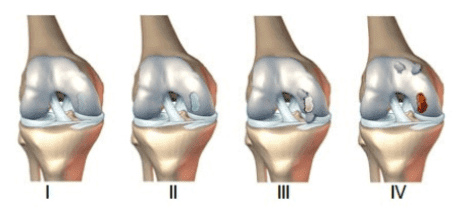
Tal y como señalan algunos autores (4), se pueden clasificar diferentes grados de condromalacia rotuliana (Figura 2):
- Grado I: Cambios muy leves en el cartílago.
- De Grado II: Zonas con fisura.
- Tipo o Grado III: Fisuras más profundas.
- Grado IV: El cartílago articular desaparece. Es el caso más extremo
Síntomas de la condromalacia rotuliana
En cuanto a los síntomas de la condromalacia rotuliana, nos encontramos con los que (3) destacaba en su trabajo:
- Dolor inespecífico que aumenta al sentarse y también al bajar escaleras.
- Sensación de fricción al extender la rodilla, dolor en la parte delantera de la rodilla.
- Crujidos, chasquidos, al tacto o al realizar flexo-extensión.
- Sensación de inestabilidad. La rodilla “falla”.
- Dolor al extender la rodilla después de estar un tiempo con la rodilla flexionada.
Generalmente los síntomas son más pronunciados de la condromalacia rotuliana se producen al:
- Subir escaleras.
- Correr.
- Sentarse en cuclillas.
- Arrodillarse.
- Realizar una actividad que ejerza presión en la rodilla.
Diagnóstico de la condromalacia rotuliana
Para diagnosticar la condromalacia rotuliana, el médico lleva a cabo un examen físico. Después realiza una serie de preguntas sobre los síntomas y la actividad física que suele realizar el paciente (1).
Mediante el examen físico, podremos comprobar si la rodilla está sensible a movimientos y levemente hinchada. Siendo posible la desalineación de la rótula con respecto al hueso de la cadera (fémur).
Durante la exploración, el paciente puede experimentar una sensación de rozamiento debajo de la rótula al flexionar la rodilla. Incluso si presionamos la rótula en el momento en el que estira la pierna puede ser doloroso.
Tras la exploración física, pasaremos a realizar en el caso de que nos quedase alguna duda, una radiografía, que puede darnos datos tales como signos de desgaste en el cartílago, artritis o inclinación.
A pesar de todo ello, la prueba con mayor fiabilidad para confirmar que el paciente tiene condromalacia rotuliana es la resonancia magnética, aunque raramente requerimos a ella.
Causas de la condromalacia rotuliana
Debido a que la rótula reposa sobre la parte frontal de la rodilla, a medida que la doblamos o la estiramos, la parte inferior de ésta se desliza sobre los huesos que constituyen la rodilla.
El tendón rotuliano y el de los cuádriceps, ayudan a fijar la rótula a los huesos y músculos que rodean la rodilla. Cuando la rótula no se desplaza apropiadamente y roza contra la parte inferior del fémur, comienza el dolor, debido a (7):
Rótula
La rótula no se mueve en el surco de la rodilla que se une con el fémur, teniendo un alineamiento deficiente de la articulación femororrotuliana.
Descompensaciones
Hay una descompensación entre el vasto interno y externo, debido a un desequilibrio muscular de los cuádriceps, lo cual hace que la rodilla gire hacia adentro, la rótula se desplace y a la larga desencadena en desgaste. Además, si estos músculos son débiles, al controlar los movimientos rotulianos pueden favorecer la desalineación de la rótula.
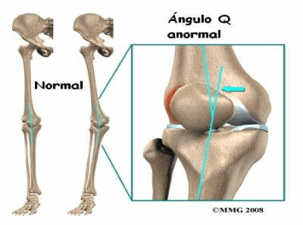
Caderas anchas
A causa de caderas anchas, que provocan una rotación interna del fémur para poder andar con los pies alineados. Se produce un desplazamiento de la rótula y favorece el desgaste del cartílago posterior. Por este motivo, ésta patología es más común en mujeres que en hombres (Figura 3).
Otras causas
- Afecciones congénitas: nacimiento con desalineación de la rótula.
- Pies planos.
- Traumatismo directo: caídas o golpes que dañan el cartílago.
- Traumatismos repetidos: demasiada actividad que le añade tensión extra a la rótula (correr, saltar, jugar al fútbol).
- Otras causas de la condromalacia rotuliana: artritis o pinzamientos del revestimiento interno de la rodilla durante el movimiento (atrapamiento sinovial o síndrome del pliegue sinovial).
Dicha patología puede ser sufrida con más frecuencia en personas con sobrepeso. Aquellas que hayan sufrido previamente una dislocación, fractura u otra lesión rotuliana, en adultos y adolescentes siendo más incidentes en niñas y sobre todo en atletas, saltadores, esquiadores, ciclistas o jugadores de fútbol entre otros.
Factores de riesgo de la condromalacia rotuliana
- Edad. El síndrome de dolor patelofemoral generalmente afecta a los adolescentes y adultos jóvenes. Los problemas de rodilla en poblaciones de mayor edad son más comúnmente causada por la artritis.
- Sexo. Las mujeres son dos veces más propensas que los hombres a desarrollar dolor patelofemoral. Esto puede ser porque más amplia pelvis de una mujer aumenta el ángulo en el que los huesos de la articulación de la rodilla se encuentran.
- Ciertos deportes. La participación en deportes donde el correr y saltar son la parte predominante del ejercicio pueden provocar una presión extra sobre sus rodillas, especialmente si usted recientemente ha aumentado su nivel de formación.
Prevención de la condromalacia rotuliana
Tras la lectura de los diferentes artículos referenciados en la bibliografía, y con los apuntes proporcionados por profesores como Toni Morral, podemos concluir en que:
- Evitar, en la medida de lo posible, el uso excesivo de la articulación de la rodilla o aplicar cuidados posteriores al esfuerzo (Ej. hielo o antiinflamatorios).
- Potenciar la musculatura de la pierna, sobre todo los cuádriceps y la musculatura isquiotibial.
- Evitar cargas de trabajo cuando la rodilla se encuentre flexionada.
- Realizar trabajo propioceptivo.
- Utilizar vendaje para favorecer una correcta alineación de la rótula.
- Emplear rodilleras específicas según fisioterapeuta para entrenar (corredores, saltadores….) ante la más mínima molestia, de material tipo neopreno o similar con un orificio en el centro para la rótula, ayudan a reducir el dolor y previenen ciertos tipos de lesiones por desgaste, como es el caso de la condromalacia rotuliana. No es que estas rodilleras hagan desaparecer el problema, pero pueden ayudar a que aparezca más tarde o lo haga con menor intensidad. Utilizar la rodillera, y utilizarla para otras actividades (caminar, subir y bajar escaleras…) si hay indicios de lesión.
Ejercicios para prevenir la condromalacia rotuliana
- Ejercicios de fortalecimiento y estiramiento para: Cuádriceps (En sus 3 porciones incluyendo el recto anterior). Tríceps Sural. Isquiotibiales.
- Realizar ejercicios en banco de cuádriceps y femoales, deben hacerse de forma muy lenta manteniendo la contracción y con una amplitud muy baja (10-15º de movimiento). Estos ejercicios se deben realizar de forma muy controlada, cuidando la técnica y con cargas progresivas (Figuras 4, 5 ,6).
- Ejercicio aeróbico de bicicleta elíptica reduce el impacto, aunque puede no estar indicado si la condromalacia rotuliana ya está instaurada. En ese caso se puede optar por actividad terapéutica en piscina, impulsando con pies y brazos y fijando con pull la rodilla. En fases iniciales también bicicleta estática, aumentando la altura del sillín, para que al pedalear las rodillas flexionen un poco menos.
- Utilizar zapatos deportivos acondicionados con aparatos ortopédicos: Mecanismos anormales de los pies (particularmente pronación severa). Alineación anormal músculo esquelética en las piernas y rodillas.
Reeducación en la higiene Postural y correcciones en la marcha.




Tratamiento de la condromalacia rotuliana
A continuación vamos a describir el tratamiento de la condromalacia rotuliana que se debe llevar a cabo en las diferentes fases de la patología tal y como detalla (6):

Progresión de ejercicios de fortalecimiento de la rodilla
La progresión que vamos a detallar, la he realizado yo misma tras informarme bien sobre la patología, y gracias a la recopilación de información de diferentes artículos.
Necesitamos que el paciente, para la realización de dichos ejercicios, entienda que debe ejecutarlo de manera lenta y que aquellos ejercicios que sean isométricos debe mantenerlos entre 30-45 segundos. Siempre vamos a trabajar de manera individualizada, cada sujeto necesitará un tratamiento específico.
Trabajaremos en angulaciones de flexión de rodilla menores de 30º (2). Sin carga externa en las primeras sesiones de trabajo (para que el roce sea mínimo). Iremos aumentando la carga conforme el sujeto vaya cogiendo fuerza y aminorando su dolor (gomas, movimientos más rápidos, lastres o pesas).
Dichos ejercicios serán realizados 3 veces al día, realizando 3 series de entre 10-15 repeticiones (siempre según el paciente).
Isométrico cuádriceps y vasto interno


Cuádriceps concéntrico con pierna extendida y excéntrico con goma


Fortalecimiento de aductores

Abductores (glúteo corto y menor) y vasto externo

Glúteos e Isquiotibiales

Fortalecimiento bi/monopodal del cuádriceps y cadera en cadena cerrada

Ejercicios de flexibilidad
Estirar cada grupo muscular al menos 2-3 veces durante 20-30” tras el trabajo de fortalecimiento al igual que calentar de forma aeróbica 10 minutos antes del mismo.
Estiramiento del cuádriceps e isquiotibiales
En la imagen siguiente podemos ver el estiramiento del isquiotibial.

Estiramiento de los rotadores de la cadera
En la siguiente imagen vemos el estiramiento de los rotadores de la cadera.

Estiramiento de la banda iliotibial (ayuda a estabilizar la rótula) y los glúteos
En la siguiente imagen puedes ver el estiramiento de la banda iliotubial.

Estiramiento de la pantorrilla o tríceps sural (gemelos, sóleo y tendón de Aquiles)
A continuación establecemos estiramientos del triceps sural.

Es muy importante realizar un entrenamiento propioceptivo para favorecer la estabilidad de la articulación y su capacidad de responder ante situaciones de estrés (Fig. 19).
- Primero ejercicios con carga parcial o nula hasta carga total: decúbito supino, decúbito lateral, bipedestación con dos pies y bipedestación con un pie.
- Además en base estable con ojos abiertos, luego en esa misma base con ojos cerrados, luego cambias de base a una inestable con ojos abiertos y luego con ojos cerrados.
- También puedes meter la dificultad de las series en cuanto a tiempo, carga externa, variabilidad del ejercicio/s.

Bibliografía
- Arrigunaga, F. C. (2007). Síndrome doloroso patelofemoral. Ortho-Tips, 3(1).
- Capablo Oca, J., & Nerín Ballabriga, S. M. (n.d.). Diseño de un plan de intervención fisioterápico para el síndrome de dolor patelofemoral.
- Fernández Lahoya, S. (2015). Tratamiento de la condromalacia rotuliana en los diferentes campos de la salud.
- García, M. B., & Walteros, M. S. B. (2016). PATELA (RÓTULA) EN GUIJARRO COMO VARIACIÓN ANATÓMICA: REPORTE DE CASO Y REVISIÓN DE LA LITERATURA. Revista Investigación En Salud Universidad de Boyacá, 1(1).
- López, M. A., & Mora, J. L. (2009). Condromalacia rotuliana.¿ Cuál es el ejercicio físico más saludable? Alto Rendimiento: Ciencia Deportiva, Entrenamiento Y Fitness, (50), 4.
- Paniagua, J. D., & de la Alberca, M. J. L. (n.d.). BASES CIENTÍFICAS PARA EL DISEÑO DE UN PROGRAMA DE EJERCICIOS PARA EL SÍNDROME DE DOLOR FEMOROPATELAR.
- Vilalta Bou, C., Lozano Lizarraga, L. M., & Martínez Pastor, J. C. (2005). Anatomía y fisiología femoropatelar: una tendencia a la inestabilidad. Inestabilidad Rotuliana. Arthros. Publicaciones Permanyer. Barcelona, 2, 7–17.
- Draghi, F., Danesino, G. M., Coscia, D., Precerutti, M., & Pagani, C. (2008). Overload syndromes of the knee in adolescents: sonographic findings. Journal of Ultrasound, 11(4), 151–157.



Hola, buenos días. Tengo 46 años y hace 2, fui intervenida quirúrgicamente por condromalacia patelar. Mi cartílago desgastado en casi un 50%. Siempre tuve muy buena actividad física. Dejarla, ha sido lo más triste para mí. Ahora, trato de ejercitarme en casa: suavemente, sin peso, pero frecuentemente. Quiero saber si puedo seguir haciendo sentadillas o si debo dejarlas del todo, igualmente las zancadas que me parecen tortuosas. ¿Me podrías hacer esta recomendación? Mil gracias.
Muy buen blog.., completa información y fácil de entender.., felicitaciones a todo el equipo (faltaron algunas preguntas sin responder..,)
saludos,
Muchas gracias por tu comentario.
Utilisima esta informacion. Quedo mas clara de mi padecimiento y los pasos y ejercicios a seguir. Gracias infinitas
Gracias por la información y sobretodo los ejercicios, muy claro.
El mejor artículo que he visto de este tema. Una pregunta, ¿qué información tienes sobre la infiltración de células madres sobre este asunto?
Muchas gracias
Muchas gracias por este tipo de artículos dado que no es mucho lo que la gente sabe sobre este tipo de lesiones. En mi caso, intervención mediante microfracturas (lesión por impacto) , grado IV. La primera fase son 6-8 semanas sin carga en la pierna afectada. Posteriormente rehabilitación (electroestimulación.. magnetoterapia, masajes, estiramientos y ejercicios progresivos para recuperar tanto la extensión como la flexión) , siguiente fase terapia en piscina y fortalecimiento como bien has citado, de ahí en adelante propiocepción progresica y ganancia de fuerza muscular en el tren inferior. No recomiendan obviamente deportes de impacto (correr..por terreno duro por ejemplo) pero cada persona es un mundo. Espero que sirva de ayuda. Graduado en CAFyD.
Hola, muy bueno el artículo, me ha ayudado a entender lo que tengo, tengo condromalacia rotuliana grado 4, según la resonancia magnética. Puedo hacer esos ejercicos de fortalecimiento muscular y a la vez hacer deporte? basket por ejemplo,¿ o solo me limito a los ejercicios y una vez que agarre buena masa muscular en las piernas vuelvo a jugar?
Muy completa la información. Muchas gracias
Muchas gracias por el comentario.
Si padezco Condromalacia grado 4 puedo incluir todos estos ejercicios en la rehabilitación ?.
Actualmente estoy en rehabilitación pero han sido pocos los ejercicios que me estan dando.
Tengo atrofia e inestabilidad, y me recomiendan fortalecer y crear músculo para mejorar.
Gracias de antemano
Muy completa la información, muchas gracias por este aporte.
Muchas gracias por tu comentario Estela, nos agrada que te gustara el artículo. Un saludo.
hola me operaron las dos rodillas hace diez años tengo 49 y ahora me duelen como me dolian antes de la cirugia a pesar de que eh bajado de peso. Que hago?
Hay algún tipo de tratamiento que detenga la condromalacia rotuliana?
Hola, gracias por la información esta muy completa. Les cuento que me diagnosticaron condromalacia rotuliana en grado IV, mi primera intervención fue en dic 2017 y luego de 7 meses de recuperacion hace unos dias me operaron la segunda rodilla alineando al igual que la primera con 2 tornillos.
Mi consejo despues de 2 cirugias es que si sienten dolor o molestias acudan al Médico y al menos vean 2 opiniones, ya que la primera en mi caso no fue acertada y solo me indico kine, siendo que mis huesos ya estaban dañados.
Saludos!
Es decir que no fue acertada la cirugía? No ayuda en nada?
Muchas gracias por la información. Me diagnosticaron Condromalacia rotuliana grado IV y artrosis, quisiera saber que tipo de ejercicio puedo realizar ya que tengo problemas de colesterol alto y debo bajar de peso, porque me dijeron que ninguno. Gracias
Hola hace meses me diagnosticaron condromalacia rotuliana. Me dijeron que era degenerativa y que no tiene cura. También me prohibieron realizar natación. Hasta que punto es cierto todo esto. Como puedo saber el grado de la condromalacia titulaba. Saludos. María.
Holaaa!! Increible muchisimas gracias por aportar una informacion tan detallada ..tambien m diagnosticaron ?y ando perdida
Hola , gracias por escribir el artículo hacia falta para que me doy cuenta que tengo que hacer una vez que me diagnosticaron con esta enfermedad
Hola! Muy bueno y completo artículo.
Muchas gracias por compartirlo. Saludos Gabriel Martinez Sacra
Buenas tardes, muchas gracias. Nos alegra que te haya gustado.
Un saludo