El concepto de pinzamiento lumbar se refiere a la irritación de los nervios de la parte baja de la columna (lumbar).
Principalmente se suelen ver afectadas las raíces nerviosas que emergen de la médula espinal (L4, L5, S1), y algunas veces, el nervio ciático.
Se conocen varios factores que pueden aumentar el riesgo de sufrir este pinzamiento, así como los síntomas asociados y sus principales tratamientos.
¿En qué consiste un pinzamiento lumbar?
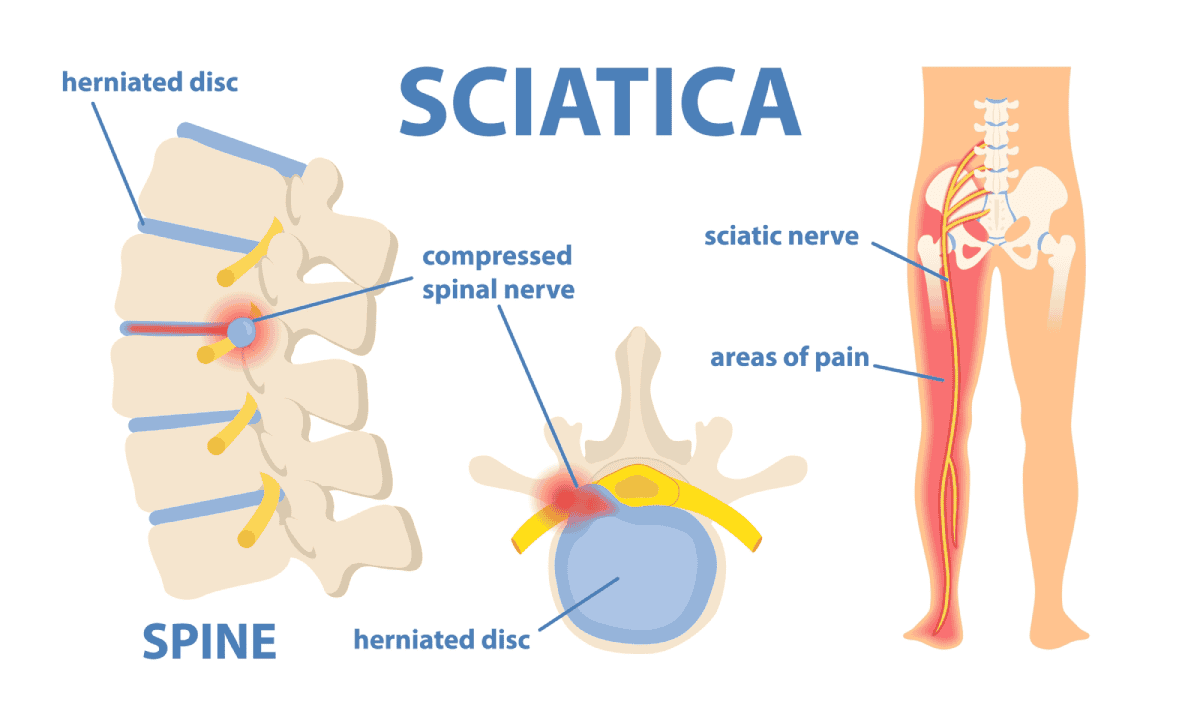
El pinzamiento lumbar es una condición mecánica que ocurre cuando un nervio de la parte baja de la espalda es comprimido o ‘atrapado’ por estructuras adyacentes, como vértebras, discos intervertebrales o músculos inflamados (1).
Esta presión interrumpe la señal nerviosa, provocando síntomas característicos como dolor agudo, entumecimiento o debilidad en las piernas.
Tipos de pinzamiento lumbar
En función del origen y la forma de manifestarse los síntomas se distinguen dos tipos de pinzamiento lumbar.
Pinzamiento radicular
Este tipo de pinzamiento ocurre específicamente en la raíz del nervio, justo en el punto donde este sale de la médula espinal a través de los agujeros de las vértebras (forámenes) (2):
El Origen está en la «central» (la columna)
Las causas comunes son (2):
- Hernias discales,
- Estenosis espinal (estrechamiento del canal)
- Crecimiento de osteofitos (picos de loro) debido a la artrosis.
Los síntomas del pinzamiento lumbar radicular destacan por ser irradiados desde los lumbares hasta el pie, es decir, lo que conocemos como «ciática«.
Suele ser más complejo porque afecta a toda la cadena nerviosa que depende de esa raíz.
Pinzamiento de Nervio
Este pinzamiento ocurre en cualquier punto del recorrido del nervio fuera de la columna vertebral, generalmente cuando atraviesa túneles estrechos o es presionado por tejidos blandos.
El problema radica en los músculos, ligamentos o fascias (3).
Las causas comunes son (3):
- Contracturas musculares severas (como el síndrome del piramidal)
- Inflamación de tendones
- Posturas incorrectas mantenidas en el tiempo
Los síntomas se identifican con un dolor y el hormigueo localizados en una zona específica o distal al punto de presión, pero sin la intensidad «eléctrica» que viene directamente de la columna.
Generalmente tiene un pronóstico de recuperación más rápido mediante fisioterapia y liberación miofascial.
Causas del pinzamiento lumbar
El pinzamiento lumbar se produce cuando el espacio físico por donde se distribuyen los nervios se reduce. Las patologías más comunes asociadas con este pinzamiento son las siguientes (1,4,5):
- Hernia discal
- Protusión discal
- Estenosis espinal lumbar
- Espondilolistestesis
- Artrosis facetaria lumbar
- Traumatismos
Síntomas Asociados
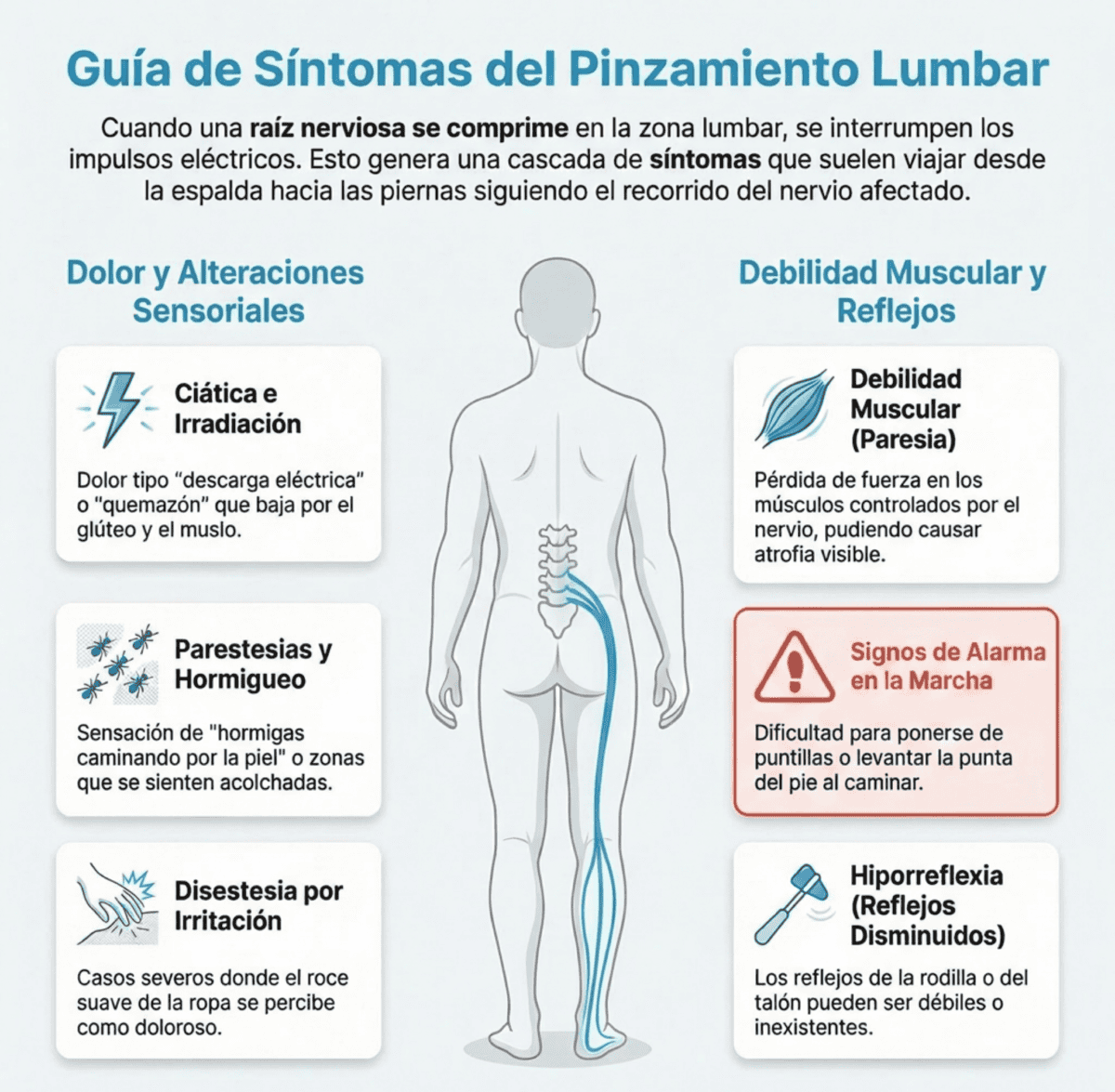
Cuando una raíz nerviosa se comprime en la zona baja de la espalda, la interrupción de los impulsos eléctricos genera una cascada de síntomas asociados al pinzamiento lumbar que suelen seguir un trayecto específico hacia las piernas.
- Dolor lumbar, irradiado, ciática: La compresión física y la inflamación química del nervio activan los receptores del dolor (nociceptores).
- Alteraciones de la sensibilidad: el nervio que se comprime deja de enviar la información sensorial al cerebro.
- Debilidad muscular: los músculos que controlan las fibras motoras pierden fuerza
- Reflejos disminuidos. Deficiencia en el reflejo de la rodilla o del talón
Diagnóstico
El proceso de diagnóstico no depende de una sola prueba, sino de la correlación entre lo que el paciente siente y lo que muestran las imágenes.
Historia Clínica (Anamnesis)
Es el primer paso y el más informativo. El especialista recoge algunos datos sobre:
- Naturaleza del dolor: ¿Es punzante, eléctrico o sordo? Patrón de irradiación: ¿Baja por la pierna o se queda en la espalda? Factores desencadenantes: ¿Empeora al toser, estornudar o estar sentado mucho tiempo?
- Antecedentes: Lesiones previas, tipo de trabajo y hábitos de ejercicio.
Examen Físico y Neurológico
El médico realiza maniobras manuales para provocar o aliviar el dolor y localizar el nervio afectado (6):
- Maniobra de Lasègue: Elevación de la pierna estirada para comprobar si hay irritación de la raíz nerviosa (signo positivo de ciática).
- Evaluación de dermatomas: Pruebas de sensibilidad táctil en diferentes zonas de la pierna.
- Balance muscular: Comprobación de la fuerza en pies y piernas para detectar debilidad motora.
- Reflejos osteotendinosos: Evaluación de los reflejos rotuliano (L4) y aquileo (S1).
Pruebas de Imagen
Permiten visualizar la estructura anatómica y confirmar la causa física del pinzamiento (8):
- Resonancia Magnética (RM): La prueba de elección (Gold Standard). Muestra con detalle tejidos blandos como discos intervertebrales, nervios y ligamentos.
- Tomografía Axial Computarizada (TAC): Útil para observar cambios óseos, estenosis del canal o calcificaciones (osteofitos).
- Radiografía (Rayos X): No ve los nervios, pero ayuda a descartar fracturas, tumores óseos o espondilolistesis evidente.
Electromiografía (EMG) y Estudios de Conducción Nerviosa
Mientras la RM muestra la forma (anatomía), la EMG muestra la función, es decir, la actividad eléctrica de los músculos y la velocidad de los impulsos nerviosos (7).
Esta prueba es útil para determinar si el nervio está realmente dañado, el grado de severidad del pinzamiento y si la lesión es antigua o reciente.
Tratamientos del pinzamiento lumbar
Los tratamientos del pinzamiento lumbar se clasificaban en función de si se utilizan métodos quirúrgicos o no.
No basados en la cirugía
Durante las 6-12 primeras semanas de los síntomas del pinzamiento lumbar, el 90% de los casos mejorar con tratamientos sin necesidad de cirugía.
- Reposo: se recomienda que sea activo, pero se evita coger cargan pesadas o hacer movimientos bruscos. Se recomienda realizar caminatas suaves (6).
- Mediación analgésica y antiinflamatoria: uso de ibuprofeno o naproxeno, relajantes musculares y neuromoduladores.
- Fisioterapia y rehabilitation: como la terapia manual o los ejercicios de Mckenzie o Williams.
- Inyecciones epidurales de esteroides: para liberar endorfinas y mejorar el flujo sanguíneo local (10)
- Acupuntura: para controlar el dolor crónico (9)
Basados en la cirugía
En cambio, cuando los anteriores tratamientos no funcionan, se procede a los siguientes métodos quirúrgicos:
- Lumbar Discectomía: Es el procedimiento más común para tratar hernias discales. Consiste en la extracción de la porción del disco intervertebral que está comprimiendo la raíz nerviosa, aliviando de forma inmediata la presión y la inflamación del nervio afectado (11).
- Laminectomía: Conocida como «cirugía de descompresión», implica la extirpación de la lámina (la parte posterior de la vértebra) para ensanchar el canal auditivo. Es el estándar de oro para tratar la estenosis espinal, permitiendo que los nervios tengan más espacio para transitar (12).
- Fusión Espinal: Se utiliza para estabilizar la columna mediante la unión permanente de dos o más vértebras usando injertos óseos y material de osteosíntesis (tornillos y barras). Se indica principalmente en casos de espondilolistesis severa o inestabilidad mecánica crónica que genera pinzamientos recurrentes.
Prevención del pinzamiento lumbar
La prevención del pinzamiento lumbar se basa en no se basa en una combinación de factores mecánicos, biológicos y posturales que protegen la integridad de los discos intervertebrales y las raíces nerviosas.
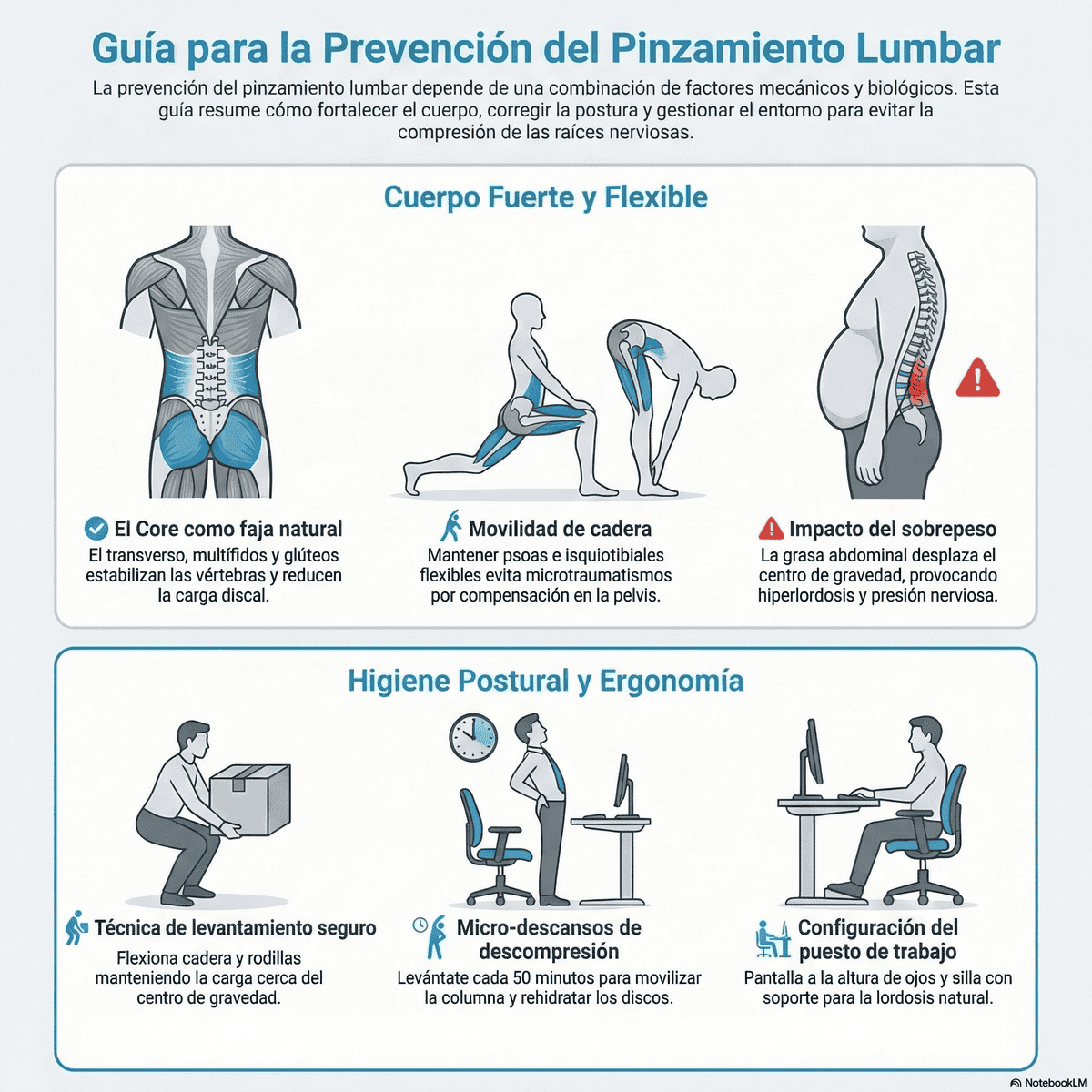
Ejercicio Regular y Fortalecimiento del «Core»
El ejercicio permite mantener un sistema muscular fuerte que actúa como una faja natural para la columna.
- El «Core» como soporte: No se trata solo de abdominales; se requiere fortalecer el transverso del abdomen, los multífidos y los glúteos. Estos músculos estabilizan las vértebras y reducen la carga sobre los discos.
- Flexibilidad: Mantener la movilidad de la cadera (psoas e isquiotibiales) evita que la pelvis tire de la zona lumbar, previniendo microtraumatismos por compensación.
Amonax nos ofrece un rodillo convertible para hacer abdominales sin necesidad de ir al gimnasio.
Dispone de una alfombrilla grande y un juego de ruedas dobles con distintos modos de entrenamiento de fuerza.
Higiene Postural Correcta
La postura no es una posición estática, sino la alineación eficiente de la columna bajo carga.
- Técnica de levantamiento: Al agacharse, se debe flexionar la cadera y las rodillas, manteniendo la carga cerca del centro de gravedad del cuerpo. Jamás se debe arquear la espalda baja para levantar un objeto pesado.
- Distribución de carga: Evitar cargar bolsas pesadas de un solo lado del cuerpo, lo cual genera una inclinación lateral que puede pinzar el nervio de forma asimétrica.
Ergonomía en el Trabajo y el Hogar
Dado que pasamos gran parte del día sentados, el entorno debe estar adaptado a la anatomía humana.
- Puesto de trabajo: La pantalla debe estar a la altura de los ojos y los pies apoyados totalmente en el suelo. Es fundamental el uso de sillas con soporte lumbar que respeten la lordosis natural (curvatura) de la espalda baja.
- Micro-descansos: Aplicar la regla de levantarse cada 50 minutos para movilizar la columna y descomprimir los discos que se deshidratan por la presión constante al estar sentado.
Mantener un Peso Saludable
El sobrepeso, especialmente la grasa abdominal, desplaza el centro de gravedad hacia adelante.
- Efecto de palanca: Este desplazamiento aumenta la lordosis lumbar (hiperlordosis), lo que incrementa la presión sobre las facetas articulares y reduce el espacio por donde salen los nervios.
- Inflamación sistémica: El tejido adiposo produce citoquinas proinflamatorias que pueden sensibilizar las raíces nerviosas, haciendo que un pequeño roce discal sea mucho más doloroso.
Preguntas Frecuentes sobre el Pinzamiento Lumbar – FAQ
1. ¿Es bueno caminar con un pinzamiento lumbar?
En la mayoría de los casos, caminar de forma suave y controlada es beneficioso con un pinzamiento lumbar, siempre que el dolor sea tolerable y no aumente durante la marcha.
La caminata favorece la circulación, evita la rigidez y ayuda a mantener la musculatura activa, algo clave para la recuperación. Debe evitarse permanecer muchas horas en reposo absoluto, pero también forzar largas distancias o ritmos rápidos.
Lo ideal es hacer paseos cortos y frecuentes, en terreno llano, y ajustar el tiempo según la respuesta de los síntomas.
2. ¿Cómo se siente un pinzamiento lumbar?
Un pinzamiento lumbar suele producir dolor intenso o punzante en la parte baja de la espalda, que puede irradiarse hacia glúteos, caderas o piernas si afecta a raíces nerviosas (ciática).
Muchas personas describen sensación de “corriente”, quemazón, hormigueo o adormecimiento en el trayecto del nervio, así como debilidad muscular en la zona afectada. El dolor puede empeorar al flexionar el tronco, levantarse de una silla, toser o cargar peso, y mejorar algo con posturas que descargan la columna, como tumbarse con las piernas elevadas.
Ante signos de pérdida de fuerza marcada o alteraciones esfinterianas, se requiere valoración urgente.
3. ¿Cómo se cura el pinzamiento lumbar?
La mayoría de pinzamientos lumbares mejoran con tratamiento conservador: analgesia pautada por un médico, fisioterapia, educación postural y ejercicio terapéutico progresivo.
En fase aguda se combinan reposo relativo, frío o calor local y técnicas de fisioterapia (masoterapia, movilizaciones, tracción suave, electroterapia) para reducir dolor e inflamación.
A medida que el dolor cede, los ejercicios de fortalecimiento del core y estiramientos ayudan a descargar la zona y evitar recaídas. Solo una minoría de casos graves o con déficit neurológico persistente requiere procedimientos invasivos o cirugía, decisión que siempre corresponde al especialista.
4. ¿Cómo liberar un nervio pinzado?
Liberar un nervio pinzado no significa “colocarlo” de golpe, sino reducir la presión que sufre mediante reposicionamiento, desinflamación y mejora de la movilidad.
Para ello se utilizan combinaciones de fisioterapia manual, ejercicios de deslizamiento neural, estiramientos suaves y tracción lumbar guiada, además de analgésicos y antiinflamatorios prescritos.
En casa pueden ayudar las posturas de alivio (piernas elevadas, rodillas flexionadas), la alternancia de frío y calor y ciertos ejercicios de movilidad muy suaves indicados por el fisioterapia. Si el dolor empeora, hay pérdida de fuerza o no hay mejoría en pocas semanas, se debe reevaluar el caso.
5. ¿Cuánto tarda en irse un pinzamiento lumbar?
El tiempo de recuperación varía mucho según la causa, la gravedad y la rapidez en iniciar el tratamiento. En cuadros leves o moderados, muchas personas notan una mejoría clara en pocos días y una resolución casi completa entre dos y seis semanas, combinando medicación, fisioterapia y ejercicio adaptado.
Los casos más complejos, con hernia discal significativa o estenosis marcada, pueden necesitar entre uno y tres meses o más para recuperar una funcionalidad aceptable. Mantener actividad física ligera, seguir las recomendaciones del profesional y controlar factores de riesgo (sobrepeso, sedentarismo) acelera el proceso.
6. ¿Cuáles son los 3 grandes ejercicios para el dolor lumbar?
La evidencia respalda tres grandes pilares: ejercicios de estabilización del core, estiramientos específicos y actividad aeróbica de bajo impacto.
Entre los de estabilización destacan la plancha frontal o modificada y el bird‑dog, que fortalecen transverso abdominal y musculatura lumbar profunda sin comprimir en exceso la columna. Como estiramientos, suelen usarse el “child’s pose”, flexiones suaves de rodilla al pecho y movilizaciones de columna en gato‑camello.
Finalmente, caminar en llano o nadar a ritmo cómodo mejora la circulación y la resistencia sin sobrecargar la zona. Siempre deben individualizarse.
7. ¿Qué ejercicios quitan el dolor lumbar?
Ningún ejercicio por sí solo “apaga” el dolor, pero programas que combinan estabilización segmentaria, fortalecimiento de tronco y aeróbico ligero reducen dolor e incapacidad en la lumbalgia.
Ejemplos útiles son: planchas adaptadas, bird‑dog, puente de glúteos, estiramientos de isquiotibiales y psoas, movilizaciones lumbares en gato‑camello y caminatas regulares. Estos ejercicios mejoran la fuerza del core, la flexibilidad y la resistencia, descargando las estructuras que comprimen el nervio. Deben introducirse de manera progresiva, evitando movimientos bruscos o rangos que disparen el dolor, idealmente bajo supervisión fisioterapéutica.
8. ¿Cuál es el ejercicio número uno para el dolor lumbar?
No existe un único ejercicio universal, pero muchos fisioterapeutas consideran las planchas (adaptadas a cada nivel) como uno de los más completos para el dolor lumbar, por su capacidad de activar el transverso y mejorar la estabilidad de la columna.
Variantes como la plancha en apoyos de rodillas o en pared permiten empezar con baja carga y progresar poco a poco.
Este trabajo debe combinarse con fortalecimiento de glúteos (puentes) y movilidad de caderas, ya que una buena función de la cadena posterior reduce la tensión sobre las lumbares.
9. ¿Qué ejercicios no hacer para el dolor lumbar?
En presencia de un pinzamiento lumbar conviene evitar ejercicios de alto impacto o que supongan flexión y rotación brusca de la columna con carga: sentadillas y pesos muertos pesados sin supervisión, abdominales tipo “crunch” explosivo, giros con barra, saltos repetidos o running intenso en superficies duras.
También pueden resultar problemáticos los levantamientos por encima de la cabeza mal ejecutados, y las posturas mantenidas de hiperextensión lumbar. Hasta que el dolor ceda, es mejor apostar por ejercicios de bajo impacto, rangos controlados y trabajo de core isométrico. Ante dudas, debe consultarse siempre con fisioterapeuta o médico.
Referencias Bibliográficas
- Dydyk, A. M., Khan, M. Z., & Singh, P. (2023). Radicular Back Pain. StatPearls Publishing / PubMed. Enlace
- Ammendola, A., et al. (2001). Lumbar radiculopathy: A clinical and neurophysiological study. Neurological Sciences, 22(1), 33-38.
- O’Donnell, J. L., & O’Donnell, A. L. (2014). Peripheral nerve compression syndromes. Medical Clinics of North America, 98(3), 505-522.
- Bagley, C., et al. (2019). Lumbar Spinal Stenosis. Journal of the American Academy of Orthopaedic Surgeons.
- Gagnet, P., et al. (2018). Spondylolysis and Spondylolisthesis: A Review. The Journal of the American Osteopathic Association.
- Jensen, R. K., et al. (2019). Diagnosis and treatment of sciatica. BMJ, 367, l6273.
- Tarulli, A. W., & Raynor, E. M. (2007). Lumbosacral Radiculopathy. Neurologic Clinics, 25(2), 387-405.
- Bagley, C., et al. (2019). The Role of Imaging in the Management of Patients with Low Back Pain. Journal of the American Academy of Orthopaedic Surgeons.
- Chou, R., et al. (2017). Noninvasive Treatments for Acute, Subacute, and Chronic Low Back Pain: A Clinical Practice Guideline From the American College of Physicians. Annals of Internal Medicine.
- Levin, J. H. (2021). Prospective, Randomized, Double-Blind Comparison of Epidural Steroid Injections in Patients with Lumbar Stenosis. Pain Medicine.
- Gibson, J. N., & Waddell, G. (2007). Surgical interventions for lumbar disc prolapse. Cochrane Database of Systematic Reviews.
- Machado, G. C., et al. (2015). Surgery for lumbar spinal stenosis: a systematic review and meta-analysis. Spine.