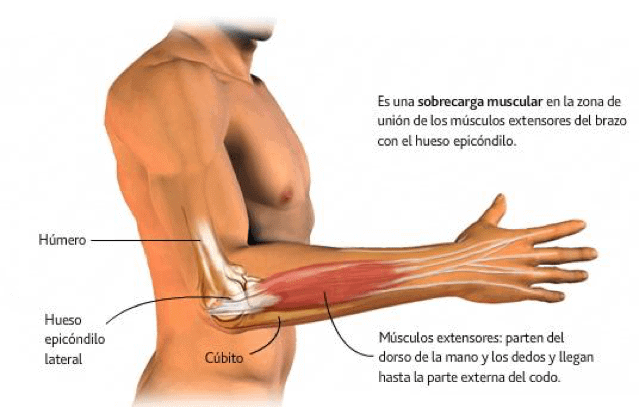
La epicondilitis lateral o también llamado codo de tenista es una tendinopatía por sobreuso de los extensores de muñeca y la inflamación de su inserción en el epicóndilo lateral del húmero (1).
La disfunción del codo puede ser relacionada a lesión aguda o crónica de los tejidos blandos u óseos que componen el codo. Es una lesión muy frecuente, dolorosa, rebelde e invalidante.
Con frecuencia se constituye en un problema para el profesional tratante, dado la rebeldía de la lesión, que suele mantenerse dolorosa pese a los tratamientos médicos prescritos (2)
¿A qué músculos afecta el codo de tenista o epicondilitis lateral?
Músculos extensores de la muñeca:
- Extensor radial corto del carpo
- Extensor radial largo del carpo
Músculos supinadores:
- Supinador largo del antebrazo
- Supinador corto del antebrazo
Músculo extensor común de los dedos (3).
Epidemiologia de la lesión de codo de tenista o epicondilitis lateral
- Generalmente afecta la extremidad dominante
- No hay diferenciación de sexo, afecta tanto a hombres como mujeres
- Incidencia anual de epicondilitis en la población general es del 1 y 3% y se presenta en su mayoría en edades entre los 40 y 50 años
- El 11% corresponde a casos de personas profesionales (movimientos repetitivos)
- 5 al 10% de pacientes que padecen de epicondilitis son jugadores de tenis
- Se considera patología aguda en edades jóvenes, y patología crónica después de la 4 o 5 década de vida (1).
Signos y síntomas de la lesión de codo de tenista
- Agarres débiles y dolorosos que producen impotencia funcional
- Hipersensibilidad en la cara externa del codo, sobre el epicóndilo lateral
- Inflamación
- Dolor de inicio insidioso, punzante y presente en la zona lateral del codo. Aumenta cuando: hay extensión activa y flexión pasiva de la muñeca (codo en extensión) y cuando hay movimientos forzados y repetidos de extensión y supinación. Disminuye en la noche y en reposo (5).
Factores de riesgo de la lesión de codo de tenista o epicondilitis
Según lo propuesto por Laurie LaRusso, los factores de riesgo para contraer epicondilitis o codo de tenista son: (1)
- Practicar tenis
- Trabajos que requieran la extensión repetitiva de la muñeca y sostener algo con el puño cerrado
- Disminución de la flexibilidad
- Edad avanzada
- Desequilibrio muscular
Por su parte, Cham y Mark Baker, establecen dentro de los factores de riesgo del codo de tenista: (2)
- Incorrecciones en el agarre de la raqueta
- Tensión del encordaje y en la amortiguación de la raquera
- Debilidad subyacente en los músculos del hombro, codo y brazo
- Actividad repetitiva y uso excesivo (2).
Radiología para el codo de tenista
Rayos x: verificar las calcificaciones
Resonancia magnética: evalúa el estado de los tejidos blandos
Ecografía: evaluar tejidos blandos (6)
Pruebas funcionales en el codo de tenista
Test de Thompson: prueba provocativa, hombro en flexión de 60º, codo extendido, antebrazo en pronación y muñeca en extensión de 30º. El examinador aplica una presión moderada en el dorso del segundo o tercer metacarpiano con lo cual se genera estrés al extensor carpiradialisbrevis y longus
Prueba de Mills: paciente en bipedestación, con el brazo en ligera pronación, la articulación de la mano en extensión y el codo flexionado. El paciente efectúa supinación del antebrazo con contra-resistencia. Es positiva si se presenta dolor en el epicóndilo lateral
Prueba de Bowden: se le pide al paciente que efectúe una presión determinada hasta 30 mmHg sobre el manguito de un tensiómetro. Es positiva si se presentan molestias en el epicóndilo lateral
Prueba de la silla: solicitar al paciente que levante lateralmente una silla, estando la extremidad superior totalmente adosada al cuerpo y con el codo en extensión. Es positiva si se presentan molestias en el epicóndilo lateral
Test de Cozen: se le ordena al paciente que realice flexión de codo y extensión de muñeca contra resistencia para de esta manera desencadenar el dolor
Diagnóstico diferencial en el codo de tenista
Existen múltiples patologías que pueden simular epicondilitis lateral o codo de tenista, y se deben diferenciar con pruebas clínicas y diagnósticos correspondientes:
1. Neuropatías por atrapamiento, algunas epicondilitis resistentes a tratamiento pueden deberse a atrapamientos del nervio interóseo posterior en la región lateral del codo, debido a que presentan síntomas similares
2. Dolor crónico en epicóndilo lateral, puede ser causado por neuropatía por atrapamiento del nervio radial, que si bien no es frecuente, debe sospecharse por si los síntomas permanecen por más de 6 meses a pesar del tratamiento. Existen 3 signos patológicos para el síndrome del túnel radial:
- Dolor lateral de codo a la extensión resistida del dedo medio ipsilateral
- Reproducción de los síntomas con la supinación resistida
- Dolor a la palpación del túnel radial anterior a la cabeza del radio (3)
3. Patología intra-articular del codo tales como
- Osteocondritis disecante de la articulación radio humeral
- Desbalance muscular
- Causas extrínsecas como la disfunción cervical, compresión nerviosa
- Lesión del ligamento colateral lunar
- Fragmento óseo intra-articular (3).
4. Valgo excesivo: puede llevar a que se presente un pellizcamiento postero-medial del olecranon en la fosa olecraneana, produciendo neuropatía por atrapamiento del nervio mediano. Se presenta con dolor, osteofitos y cuerpos libres intra-articulares.
5. Neuropatía del cutáneo antebraquial lateral, compresión que ocurre por el bíceps en el punto de salida del nervio de la fascia braquial justo proximal a la línea de flexión del codo
Existen dos técnicas que pueden ayudar en el diagnóstico diferencial
- Técnica de manipulación vertebral: detecta una disfunción somática cervical con sintomatología dolorosa en la región del epicóndilo lateral
- Técnica de arcada de Fröhse: detecta el atrapamiento del nervio radial a nivel del supinador que provoca dolor en la región lateral del epicóndilo. Dolor de origen neuropático (4).
Tratamiento médico de la lesión de codo de tenista o epicondilitis lateral
Fase 1 de tratamiento de codo de tenista
- Reposo: Disminuir o variar actividad
- AINEs: Tendinosis, inflamación asociada
- Infiltración/Esteroides: se considera la mejor opción de tratamiento agudo. Resultados: 5 días a 6 semanas ó de 12 semanas a 12 meses. Efectos adversos: atrofia, despigmentación y disminución de la producción de colágeno
- Infiltración/Toxina Botulínica: solo si el dolor es extremo, el dolor disminuye a las 12 semanas aproximadamente, tiene efecto placebo a las 3 semanas y puede generar debilidad de los extensores
- Órtesis: tienen por objetivo disminuir la tensión, redireccionar las fuerzas y limitar la acción del músculo (Órtesis braquipalmares)
- Ondas de choque extracorpóreo: permiten el bloqueo de nociceptores y mejora la regeneración del tejido
Fase 2 de tratamiento de codo de tenista
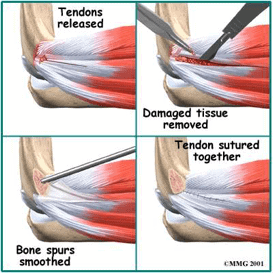
Cirugía: indicada cuando se presenta discapacidad, dolor a las 6-12 semanas a pesar del manejo médico y casos crónicos. Se realiza una extirpación y reinserción del origen muscular.
Tratamiento fisioterapéutico para la lesión de codo de tenista
Fase 1 de tratamiento fisiológica de la lesión de codo de tenista
- Control de la inflamación y el dolor: aproximadamente de 1 o 2 semanas, pero puede prolongarse hasta 6
El objetivo principal en esta fase es tratar la inflación aguda y el dolor, este por medio de electroanalgesia.
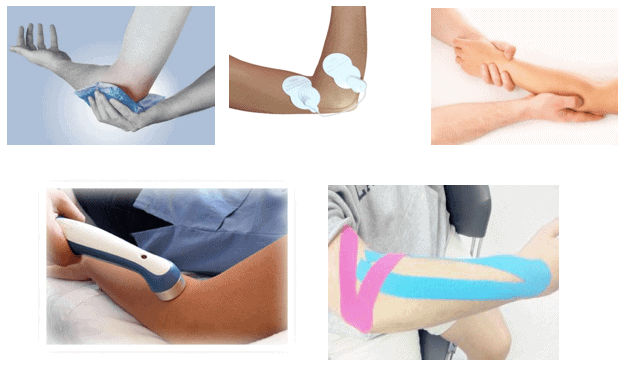
- Crioterapia: se utiliza solo en casos agudos. Se recomienda masaje con hielo, en la zona de inserción tendinosa y en la cara lateral del antebrazo
- Electroterapia: solo trata el dolor, no recupera
- Masoterapia: maniobras de deslizamiento longitudinal superficial y profundo y masajes sobre la musculatura epicondílea
- Termoterapia: se utiliza para la disminución del dolor, debe ir acompañada de ejercicios suaves
- Ultrasonido: se utiliza para tratar el dolor, debe ir combinado con ejercicios
- Vendaje neuromuscular: dirigido a la fascia superficial y profunda. Puedo no tener un efecto de recuperación sino que se presente un efecto placebo.
Fase 2 del tratamiento de codo de tenista
- Movilización: se inicia cuando se ha resuelto la inflación. Es muy importante empezar cuanto antes la movilización articular progresiva, pasiva y activa, pero indolora.
Estiramientos de bíceps

Estiramientos de tríceps

Estiramiento de flexores y extensores del carpo

Ejercicios de fortalecimiento de bíceps

Fase 3 del tratamiento de la lesión de codo de tenista o epicondilitis lateral
- Fortalecimiento muscular: comienza cuando la movilización sin dolor alcanza ya un 80-85% del ángulo normal de movimiento, y se intensifica de forma progresiva
Fortalecimiento de bíceps
Interviene en la articulación y la protege, pone una barrera a la posible aparición del dolor

Ejercicios de Fortalecimiento de tríceps

Ejercicios de propiocepción articular

Fase 4 de tratamiento de la lesión de codo de tenista o epicon
Recuperación de la actividad normal: frecuentemente olvidada en la rehabilitación médica o laboral, pero es importante tenerla en cuenta en la rehabilitación deportiva.
Cabe aclarar que no es posible alcanzar nuevamente el nivel de función y evitar recaídas, si no se corrigen las faltas biomecánicas, posturales y ergométricas causantes de la sobrecarga. (3)
Readaptación específica al deporte tras sufrir la lesión de codo de tenista
Fase de aproximación
- Trabajo de gimnasio.
- Excéntricos de la musculatura implicada en cadena cinética cerrada
- Readaptación al gesto deportivo en escenarios similares a su competición.
- Propiocepción (carga total, parcial, superficies inestables, etc.) .
Fase de orientación
- Trabajo de gimnasio
- Excéntricos de la musculatura implicada con electroestimulación
- Elongación activa de cadena anterior y posterior de toda la extremidad superior
- Propiocepción
Fase de preoptimización
- Alta deportiva
- Trabajo de gimnasio
- Excéntricos con carga
- Trabajo en campo
- Reeducación técnica de las habilidades deportivas, aumentando progresivamente la intensidad
Fase de optimización
- Vuelta definitiva a la actividad deportiva que tenía el deportista antes de lesionarse
Prevención de la lesión de codo de tenista o epicondilitis lateral
Realizar ejercicios de calentamiento previo y elongaciones de los grupos musculares involucrados en los movimientos de flexión, extensión, pronación y supinación de muñeca, antes y después de la jornada de trabajo, de la actividad competitiva, etc.
Evitar los movimientos forzados de prono-supinación, ya que ello contribuye al aumento de la tensión de los tendones que se insertan en el epicóndilo
Evitar las posturas prolongadas de extensión de muñeca, debido a que se puede presentar acortamiento de la musculatura que se inserta en el epicóndilo
Si existe prescripción médica utilizar la epicondilera en las actividades que supongan una sobrecarga excesiva de los tendones de la región del codo (1).
Bibliografía
- A, C. D. E. S. S., & Epicondilitis, G. D. E. (2014). Guia de Atencion manejo de Epicondilitis.
- Gowda, A., Kennedy, G., Gallacher, S., Garver, J., & Blaine, T. (2017). The three-portal technique in arthroscopic lateral epicondylitis release. Orthopedic Reviews, 8(4), 117–119. https://doi.org/10.4081/or.2016.6081
- Laratta, J., Caldwell, J.-M., Lombardi, J., Levine, W., & Ahmad, C. (2017). Evaluation of common elbow pathologies: a focus on physical examination. The Physician and Sportsmedicine, 0(0), 1–7. https://doi.org/10.1080/00913847.2017.1292831
- Miranda, A. L., LLanos, N., Torres, C., Montenegro, C., & Jiménez, C. (2010). Revisión de epicondilitis: clínica, estudio y propuesta de protocolo de tratamiento. Revista Hospital Clínico de La Universidad de Chile, 1(21), 337–347.
- Nishizuka, T., Iwatsuki, K., Kurimoto, S., Yamamoto, M., & Hirata, H. (2017). Efficacy of a forearm band in addition to exercises compared with exercises alone for lateral epicondylitis: A multicenter, randomized, controlled trial. Journal of Orthopaedic Science, 22(2), 289–294. https://doi.org/10.1016/j.jos.2016.11.011
- Perry, K. L. (2017). Surgical management of medial humeral epicondylitis, cubital synovial osteochondromatosis and humeroradial subluxation in a cat. Journal of Feline Medicine and Surgery Open Reports, 3(1), 205511691769505. https://doi.org/10.1177/2055116917695053
- Pierce, T. P., Issa, K., Gilbert, B. T., Hanly, B., Festa, A., Mcinerney, V. K., & Scillia, A. J. (2017). A Systematic Review of Tennis Elbow Surgery : Open Versus Arthroscopic Versus Percutaneous Release of the Common Extensor Origin. Arthroscopy: The Journal of Arthroscopic and Related Surgery, 1–9. https://doi.org/10.1016/j.arthro.2017.01.042
- Pulido, L., José, F., Guardeño, J., Rosa, P. D. E. L. A., López, S., & Vázquez, M. (n.d.). Epicondilitis lateral : resultados del tratamiento quirúrgico con la técnica de Nirschl Lateral Epicondylitis : results of surgical treatment with the Nirschl surgical technique, 29(May 2009), 24–30.
- Shillito, M., Soong, M., & Martin, N. (2017). Radiographic and Clinical Analysis of Lateral Epicondylitis. The Journal of Hand Surgery, 1–6. https://doi.org/10.1016/j.jhsa.2017.03.016
- Tosti, R., Jennings, J., & Sewards, J. M. (2013). Lateral epicondylitis of the elbow. American Journal of Medicine, 126(4). https://doi.org/10.1016/j.amjmed.20