En este artículo se describirá la relación entre coronavirus y trastorno por estrés postraumático. Quién se puede ver afectado por él, qué circuito neurológico está implicado en el trastorno y cómo desactivar dicho circuito.
Cada día que pasa las personas confinadas, como consecuencia de la situación de alarma creada por la presencia del coronavirus a nivel mundial, van presentando síntomas de ansiedad, estrés, depresión… También experimentan aburrimiento, ira, tensión, tristeza, impotencia, incertidumbre…

Les está costando mantener el equilibrio emocional. Pero ¿qué pasa con los que no están en casa? ¿Qué sucede con aquéllos que realmente no pueden estar en sus casas? ¿Quiénes son? ¿Quiénes tendrán secuelas neurológicas más graves frente a esta pandemia?
El coronavirus y trastorno por estrés postraumatico puede ser una de las relaciones más prevalentes en los próximos meses, analizamos qué es, qué colectivos poblacionales pueden sufrirlo y cómo se podría paliar.
Coronavirus y trastorno por estrés postraumático: ¿quiénes pueden verse afectados?
Quisiéramos pensar que, sobre todo los sanitarios, son superhéroes; que son invencibles; que todo esto no les pasará factura; que no habrá consecuencias para ellos más que ser los héroes de esta guerra. No obstante, lamentablemente, en muchísimos casos, no va a ser así, sufren de efectos neurológicos.
En situaciones extremas de necesidad sacamos una fuerza y resistencia que creíamos no poseer; parece que los límites que antes teníamos desapareciesen y nos sentimos, en gran medida, invencibles.
No obstante, esa energía extra que genera nuestro cerebro para hacer frente a situaciones límite, sí pasa factura posteriormente; y en situaciones donde es generada durante un periodo largo de tiempo, aún más; a más tiempo y situaciones límite que afrontar, más efectos neurológicos.
Así pues, a la hora de hablar de coronavirus y trastorno por estrés postraumático ¿quiénes pueden verse afectados?
Principalmente los profesionales sanitarios y todas aquellas personas que trabajan en hospitales, tanto los ya establecidos como los de campaña, y están viviendo en el foco central del coronavirus, posible contagio para ellos y sus familiares; experimentando situaciones límite y teniéndolas que afrontar gestionando emociones, tomando decisiones…

Pero, si hablamos de coronavirus y trastorno por estrés postraumático ¿son ellos los únicos que pueden verse afectados? No. También pueden padecerlo, evidentemente, los pacientes y sus familiares, los cuáles han sufrido el coronavirus y han temido por sus vidas.

También, si seguimos hablando de coronavirus y trastorno por estrés postraumático, pueden verse afectados aquellos empleados que no tienen más opción que ir a trabajar. Ponen en riesgo su vida a cada paso que dan, porque tienen un trabajo considerado de primera necesidad o aquellos que deben ir sin que sea por decisión propia, ya que no pueden trabajar telemáticamente, sino para conservar el trabajo y/o porque necesitan ese dinero.

El hecho de tener que salir de casa, coger el transporte público, estar en despachos o salas en las empresas… genera una tensión constante por el miedo permanente a contagiarse, contagiar a las familias, la obsesión con limpiarse las manos, evitar contactos, mantener distancias… Y eso crea somatizaciones del malestar emocional (tensión, dolores, agotamiento mental y físico…) y baja el sistema inmunológico, aspecto que día a día los hace aún más vulnerables.

«El trastorno por estrés postraumático no sólo puede que lo sufran los sanitarios, sino que puede aparecer en personas que hayan sufrido de cerca esta infección o que hayan tenido que acudir a trabajar.»
¿Qué es el trastorno por estrés postraumático?
El Trastorno por Estrés Postraumático se produce como consecuencia de una experiencia traumática o un conjunto de experiencias. Los síntomas del Trastorno por Estrés Postraumático incluyen evitar, volver a experimentar el trauma, hiperactivación e hipervigilancia, trastornos del sueño y anhedonia (1).
Las personas que padecen Trastorno por Estrés Postraumático muestran signos de desregulación del eje hipotalámico-pituitario-adrenal (HPA), alteraciones en los circuitos neuronales involucrados en la regulación emocional y del estrés, y respuestas de sobresalto potenciadas por el miedo (1).
¿Qué circuito neurológico está implicado en el trastorno por estrés postraumático?
Respecto al circuito neurológico implicado en el Trastorno por Estrés Postraumático, cabe decir que la adquisición de recuerdos de amenazas depende de la amígdala, que media una respuesta coordinada a las amenazas a través de sus diversas proyecciones eferentes (2).
Los recuerdos relacionados con situaciones amenazantes están asociados con la activación de la corteza prelímbica (PL), asociada con más áreas dorsales de la corteza prefrontal ventromedial (vmPFC), lo que mejora la expresión de la respuesta de amenaza a través de sus proyecciones excitatorias a la amígdala (3, 4).
Los síntomas como la hiperactivación y la reexperimentación intrusiva resultan de la activación excesiva y persistente de la amígdala. Se cree que esta hiperactividad de la amígdala es el resultado de, o se ve exacerbada por, una mayor entrada excitadora de los aspectos dorsales de PFC medial y/o en una entrada inhibitoria efectiva del vmPFC (Imagen 6).
Las alteraciones en la función o estructura del hipocampo, que está anatómicamente conectado a la amígdala y vmPFC, también pueden contribuir a la generalización excesiva de los recuerdos de miedo o deficiencias en el aprendizaje dependiente del contexto o la memoria relacionada con el trauma (5).
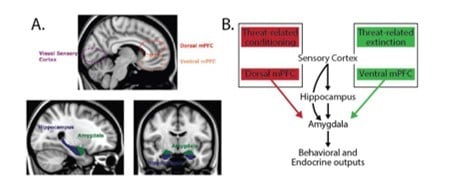
La hipervigilancia para estímulos relevantes del trauma se ha visto asociada a una reducción de la actividad prefrontal temprana y, posteriormente, a un incremento en el procesamiento cortical visual de las palabras relacionadas con el trauma (6).
¿Cómo se «desactiva» el circuito neurológico del trastorno por estrés postraumático?
Para desactivar el circuito neurológico del Trastorno por Estrés Postraumático, cabe comentar que la extinción de la amenaza se produce cuando se forma una nueva asociación entre el desencadenante de la amenaza y la seguridad (Imagen 6), lo que resulta en la competencia entre esta nueva memoria y la asociación existente del estímulo condicionado (EC)- estímulo incondicionado (EI) (7, 8).
¿Quién tiene la capacidad de desactivar dicho circuito neurológico de forma adecuada y eficaz? Un/a psicólogo/a.
«Recurrir a un profesional puede ser una de las claves para poder desactivar el circuito neurológico de forma adecuada y así dejar atrás el trastorno.»
Conclusiones sobre coronavirus y trastorno por estrés postraumático
A la hora de hablar de coronavirus y trastorno por estrés postraumático, podemos afirmar que existirán varios colectivos poblacionales que se podrán ver afectados por dicho trastorno.
En este artículo hemos analizado la relación entre coronavirus y trastorno por estrés postraumático y podemos ver la importancia de desarrollar y aplicar armas cerebrales potentes para afrontar psicológicamente la situación que está provocando el coronavirus en pacientes, profesionales sanitarios y otros trabajadores con el objetivo de prevenir síntomas y/o la aparición de dicho trastorno.
Referencias bibliográficas
- Grupe, D. W. & Heller, A.S. (2016). Brain Imaging Alterations in Posttraumatic Stress Disorder. Psychiatric Annals, 46(9), 519-528.
- LeDoux, J. E. (2013). The slippery slope of fear. Trends in Cognitive Sciences, 17, 155-156.
- Corcoran, K. A. & Quirk, G. J. (2007). Activity in prelimbic cortex is necessary for the expression of learned, but not innate, fears. Journal of Neuroscience, 27, 840-844.
- Sierra-Mercado D., Padilla-Coreano, N. & Quirk, G. J. Dissociable roles of prelimbic and infralimbic cortices, ventral hippocampus, and basolateral amygdala in the expression and extinction of conditioned fear. Neuropsychopharmacology, 36, 529-538.
- Rauch, S. L., Shin, L. M. & Phelps, E. A. (2006). Neurocircuitry models of posttraumatic stress disorder and extinction: human neuroimaging research–past, present, and future. Biological Psychiatry, 60, 376-382.
- Todd, R. M, MacDonald, M. J., Sedge, P., Robertson, A., Jetly, R., Taylor M. J., et al. (2015). Soldiers with posttraumatic stress disorder see a world full of threat: magnetoencephalography reveals enhanced tuning to combat-related cues. Biological Psychiatry, 78, 821-829.
- Sierra-Mercado, D., Padilla-Coreano, N. & Quirk, G. J. (2011). Dissociable roles of prelimbic and infralimbic cortices, ventral hippocampus, and basolateral amygdala in the expression and extinction of conditioned fear. Neuropsychopharmacology, 36, 529-538.
- Milad, M. R. & Quirk, G. J. (2002). Neurons in medial prefrontal cortex signal memory for fear extinction. Nature, 420, 70-74.


