Ha pasado más de medio siglo desde que la insulina estuvo disponible para el tratamiento de la diabetes mellitus, y aún esta enfermedad sigue siendo un problema serio para la salud (17).
¿Qué es la diabetes mellitus?
La diabetes mellitus es una de las enfermedades con mayor impacto sociosanitario, no sólo por su elevada frecuencia, sino, sobre todo, por las consecuencias de las complicaciones crónicas que comporta esta enfermedad, el importante papel que desempeña como factor de riesgo de aterosclerosis y de patología cardiovascular (8).
Poseen un alto índice de amputación de miembros inferiores, enfermedad renal y afecciones sobre la retina promoviendo ceguera. Existe una estrecha relación entre la diabetes mellitus y la aterosclerosis, obesidad e hiperlipoproteinemia (20).
La diabetes mellitus constituye un grave problema de salud mundial, por la elevada morbilidad y mortalidad que produce en los pacientes afectados y el costo económico-social de sus complicaciones a largo plazo (8) y como indicaba Zimmet en 1997, predispone a un marcado incremento en la mortalidad por causas cardiovasculares y a serios problemas de morbidez y mortalidad relacionados con el desarrollo de nefropatías, neuropatías y retinopatías (5).
Atalay y Laaksonen (2002), citan a Zimmet en 1996, para indicar que debido al incremento de la obesidad, el sedentarismo y los malos hábitos alimenticios tanto en occidente como en los países en vías de desarrollo, la prevalencia de la diabetes mellitus tipo 2 está creciendo a una tasa exponencial.
La prevalencia de las distintas complicaciones no cardiovasculares varía en función del tipo de diabetes mellitus, tiempo de evolución y grado de control metabólico. Se estima que un 32% de los diabéticos presenta retinopatía, un 25% neuropatía y un 23% nefropatía (8).
Definición de la diabetes mellitus
El organismo humano precisa energía para mantener una actividad funcional normal. Como fuentes energéticas, tenemos carbohidratos, grasas y proteínas.
Este último puede ser almacenado únicamente el hígado o en las células del músculo esquelético, acción facilitada por la insulina, siendo ésta, una hormona secretada por el páncreas (2).
Durante los períodos de ayuno se pueden originar episodios leves y transitorios de hipoglucemia. Habitualmente, estos episodios transitorios de hipoglucemia son regulados y anulados por la producción endógena de glucosa por el hígado para volver a niveles normales de glucosa en sangre.
También encontramos episodios transitorios de hiperglucemia en condiciones pospandriales (tras la ingesta de comida), los cuáles son regulados por la producción pancreática de insulina.
Durante los períodos pospandriales, los niveles de glucagón en sangre descienden para dar paso a la acción metabólica de la insulina, suprimiendo la producción hepática de glucosa, y estimulando la captación y el uso de la glucosa por tejidos periféricos. La captación de glucosa por tejidos periféricos es en gran medida dependiente de la insulina (2).
La diabetes mellitus, es un conjunto hetereogéneo de síndromes hiperglucemiantes que resultan de la combinación de un defecto en la función beta del páncreas y, por otra parte, de la disminución de la sensibilidad a la insulina en los tejidos diana, músculo esquelético y adipocitos (1).
Tipos de diabetes mellitus
La clasificación que proponen Chicharro y Mojares en 2008 de diabetes mellitus, es diabetes tipo I, diabetes tipo II, diabetes mellitus gestacional y otros tipos de diabetes mellitus.
Diabetes tipo I
La patogénesis de la diabetes tipo 1 se centra en la incapacidad del páncreas para secretar insulina. Pacientes con diabetes tipo 1, dependen totalmente de la administración intravenosa de insulina para la supervivencia (2).
La etiología de esta enfermedad puede ser múltiple y compleja, pero algunos estudios han demostrado que entre un 30 y un 40% de los casos, hay un componente genético. Además de los factores genéticos, los factores medioambientales han sido identificados como posibles causas de la diabetes tipo 1 (2).
Está caracterizada por una inadecuada secreción pancreática de insulina, y por la consiguiente necesidad de reemplazo diario de esta hormona a través de inyecciones subcutáneas. En la ausencia de insulina exógena, el transporte de glucosa a las células se ve perjudicado, provocando una progresiva hiperglicemia y cetoacidosis (17).
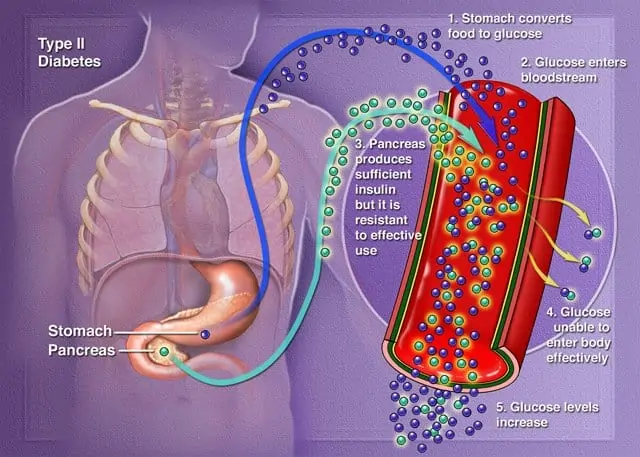
Diabetes tipo II
Constituye el 85% de la población con diabetes. Puede ocurrir a cualquier edad, pero es más típica en edades avanzadas (2) por lo general, personas mayores a 45 años y normalmente sufren una resistencia a la insulina, más que de una insuficiencia cuantitativa.
Normalmente, las medicaciones por vía oral y la pérdida de peso son capaces de controlar la hiperglicemia en la diabetes de tipo 2, sin necesidad de aplicación de insulina. (17).
Los pacientes con diabetes mellitus tipo 2 suelen presentar sobrepeso, practican poco o ningún ejercicio y tienen factores de riesgos cardiovasculares asociados como arteriosclerosis, hipertensión arterial e hiperlipidemia (7).
La principal patología de la diabetes tipo 2 no reside en la capacidad secretora de insulina del páncreas, al menos en períodos iniciales de la enfermedad, sino en la capacidad que tienen los tejidos periféricos para responder a la insulina en su acción de transporte de glucosa de glucosa desde la sangre al interior celular. Este fenómeno es conocido como resistencia a la insulina (2).
Estudios epidemiológicos han demostrado que la resistencia a la insulina y la constelación de alteraciones metabólicas asociadas, como la dislipemia, la hipertensión, la obesidad y la hipercoagulabilidad, influyen en la prematuridad y severidad de la aterosclerosis que desarrollan los pacientes con diabetes mellitus (18).
Se pueden distinguir diferentes fases en la evolución de la patología de la diabetes mellitus tipo 2:
- Fase inicial (se observa la resistencia a la insulina, y para intentar mantener los niveles de euglucemia, el páncreas responde secretando más insulina frente a un mismo estímulo de de hiperglucemia).
- Fase intermedia (los tejidos periféricos se vuelven más resistentes a la insulina, el páncreas aumenta la producción de insulina, observándose fenómenos de hiperglucemia acompañados por hiperinsulinemia).
- Fase intermedia-avanzada períodos de prolongados de hiperglucemia pueden inhibir la producción de insulina, por lo que los fenómenos de la fase anterior, son seguidos por períodos de hiperglucemia e hipoinsulinemia).
- Fase avanzada -la patología ya no solo se caracteriza por la resistencia a la insulina, sino por el cese de la producción de insulina en le páncreas- (2).
Diabetes mellitus gestacional
Este tipo de diabetes mellitus se detecta durante el embarazo. Se da un porcentaje de mujeres embarazadas muy pequeño, dándose en segundo o tercer trimestre de embarazo. Se caracteriza por una resistencia a la insulina de los tehjidos periféricos (2).
En condiciones normales, esta anormalidad metabólica, es neutralizada con un aumento en la secreción de insulina por parte del páncreas (2).
Otros tipos de diabetes mellitus
En este grupo, el papel genético muestra un papel fundamental. Han sido identicados tres diferentes anomalías genéticas en tres cromosomas distintos. Dentro de esta categoría, también entra la diabetes mellitus producida por otras enfermedades (2).
Ejercicio físico en personas con diabetes
¿Cuál es el rol del entrenamiento de fuerza y acondicionamiento para prevenir y controlar la diabetes mellitus?. Desde el descubrimiento de la insulina en 1921, la tríada para el tratamiento de la diabetes mellitus ha sido la dieta, ejercicio y medicaciones (11).
El ejercicio físico regular, se considera importante en el tratamiento de todos los tipos de diabetes y debe prescribirse por las mismas razones por las que debe fomentarse en la población general.
Además, la práctica regular de ejercicio físico mejora el control de la glucemia a largo plazo en los pacientes con diabetes tipo 2, mientras que en los pacientes con diabetes tipo 1, aunque reduce los requerimientos de insulina, no suele modificar el control glucémico (3).
Además de cualquier efecto específico del ejercicio sobre la diabetes, los niños con esta enfermedad merecen disfrutar, igual que los jóvenes no diabéticos, de los mismos beneficios sociales y de salud de la actividad física regular.
Aún así, el temor por los cambios metabólicos durante el ejercicio que podrían precipitar una hipo o hiperglucemia hace que muchos niños con diabetes mellitus eviten las actividades físicas.
Los médicos tienen la oportunidad de contribuir al bienestar de estos pacientes ayudándolos a adaptar su tratamiento, de manera tal de permitir una participación sin riesgos en los eventos deportivos. (17)
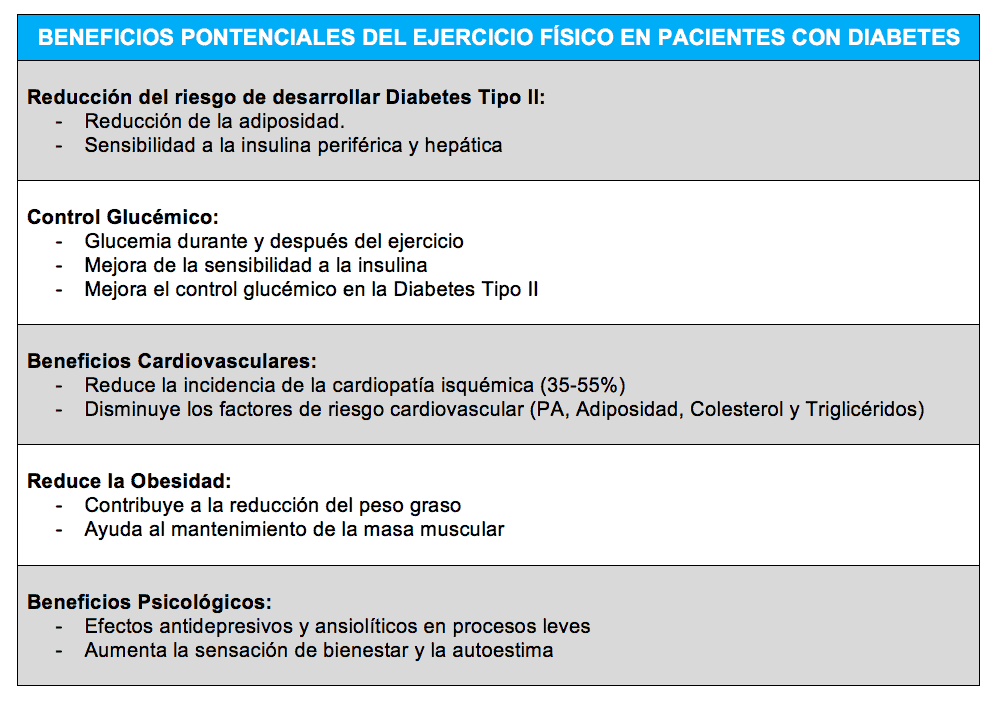
Serra y Bagur, en 2004, nos propusieron la siguiente tabla, que identificaba los beneficios potenciales del ejercicio físico regular en pacientes diabéticos:
La respuesta al ejercicio de los diabéticos tipo 1 depende de distintos factores, entre los que se encuentra la adecuación del control de insulina exógena.
Si el diabético está bajo un control adecuado o sufre una ligera hiperglucemia sin cetosis, el ejercicio disminuye la concentración de glucosa en sangre, por lo que se puede necesitar una dosis menor de insulina.
Sin embargo, pueden surgir varios problemas durante la realización del ejercicio si el diabético no se somete a un control adecuado.
La falta de una cantidad suficiente de insulina antes de realizar ejercicio puede dificultar el transporte de glucosa a los músculos y limitar, por lo tanto, la disponibilidad de la glucosa como sustrato energético.
Para compensarlo, aumenta el uso de ácidos grasos libres produciéndose cuerpos cetónicos. Por esta razón, los diabéticos tipo I deben someterse a un a un adecuado control antes de empezar un programa de ejercicio (4).
Por otra parte, puesto que el ejercicio tiene un efecto similar al que produce la insulina, el problema más corriente de los diabéticos es la hipoglucemia inducida por el ejercicio.
Durante la realización de ejercicio se puede producir hipoglucemia cuando hay demasiada cantidad de insulina o cuando la absorción de la insulina aplicada con inyección sea aplicada muy rápida.
Para contrarrestar esta respuesta del cuerpo al ejercicio, el diabético puede necesitar reducir sus dosis de insulina o aumentar el consumo de hidratos de carbono antes de realizar ejercicio (4).
Sin embargo para la introducción del ejercicio en el tratamiento de estos pacientes hay algunos obstáculos de orden práctico. En primer lugar, la barrera psicológica que se puede desarrollar en individuos que manifiestan la diabetes a los 50 años o más, después de una vida más o menos sedentaria.
En segundo lugar las modificaciones del nivel de actividad deben realizarse con precaución, en vista del mayor riesgo Cardiovascular que pudieran presentar (7).
También destacar la importancia de tomar mediciones de glucosa en sangre antes, durante, después y algunas horas después de hacer ejercicio, sobre todo en el inicio de un programa de ejercicio físico.
De esta manera no debemos de iniciar la sesión de ejercicio si los niveles de glucosa son superiores a 250 mg/dl, ya que los riesgos de cetosis y acidosis son muy elevados (15).
El American College of Sports Medicine, en 1998, indicó una serie de precauciones, para minimizar el riesgo de sufrir eventos hipoglucémicos:
- Monitorizar con regularidad la glucemia al iniciar un programa de ejercicio.
- Disminuir la dosis de insulina o aumentar el consumo de hidratos de carbono antes de una sesión de ejercicio.
- Inyectar la insulina en un área, como el abdomen, que no intervenga activamente durante la realización del ejercicio.
- No hacer ejercicio durante los períodos de máxima actividad insulínica.
- Comer aperitivos con hidratos de carbono antes y durante la realización de sesiones prolongadas de ejercicio.
- Conocer los signos y síntomas de hipo e hiperglucemia.
- Realizar los ejercicios con un compañero.
Ver esta publicación en Instagram
Los ejercicios extenuantes o de alta competición, aquellos que aumentan la presión arterial (levantamiento de pesos, ejercicios aeróbicos intensos y los que conllevan maniobras de Valsalva) deben ser desaconsejados.
Es importante el control de la hidratación así como la presión arterial (15).
Prescripción de ejercicio en pacientes con diabetes mellitus
En general, los principales objetivos de un programa de ejercicio para personas con diabetes mellitus, deben estar ligados a una reducción del riesgo cardiovascular, y a una disminución de peso y grasa corporal, así como a una mejora en el nivel físico y psíquico de la persona., y por supuesto, encaminados hacia un mejor control glucémico (2).
Sin embargo, los objetivos pueden variar en función de las necesidades individuales de cada persona, por lo que siempre debemos individualizar la prescripción del programa (4).
Debemos resaltar la mala adherencia de estas personas al programa de entrenamiento. Hemos de tener en cuenta que por lo general, nos encontramos ante personas sedentarias, que llevan mucho tiempo sin realizar ejercicio, o que nunca lo han realizado.
Un porcentaje muy alto, abandonan el programa de entrenamiento en las fases iniciales, y muy pocos son, los que al culminar el programa de entrenamiento, continúan con una práctica regular de ejercicio (2).
En el plan de actividad física debe tenerse en cuenta el tipo, la frecuencia, la intensidad y la duración del ejercicio recomendado.
Estas características dependerán de la edad del paciente, del grado de entrenamiento previo y de la condición física actual, del resultado de la evaluación cardiovascular, del grado de control metabólico, de la antigüedad de la enfermedad y de la presencia de complicaciones macro y microvasculares (6).
Intensidad en el ejercicio con pacientes con diabetes mellitus
La mejor manera de prescribir la intensidad de ejercicio en personas con diabetes mellitus es mediante el porcentaje de VO2máx y con menor medida el porcentaje de frecuencia cardíaca (Chicharro y Mojares, 2008).
Para alcanzar beneficios cardiovasculares óptimos la intensidad del ejercicio será entre el 50 y el 75% del VO2máx o % reserva de la FC que corresponde al 60-79% del la FC max (Serra y Bagur, 2004), ya que el ejercicio de intensidad elevada puede no aportar efectos beneficiosos mayores, observando en diversos estudios, que el ejercicio intenso que induce daño muscular tiene un efecto negativo sobre la acción de la insulina (2).
¿Qué tipo de ejercicio deben hacer los diabéticos?
A la hora de determinar el tipo de actividad, tenemos que tener presente dos aspectos.
Debemos evitar el ejercicio excéntrico, dando como resultado una disminución en la acción de la insulina, y también relacionado con el daño muscular, debemos evitar los ejercicios de alta impacto (2).
La elección del tipo de ejercicio, debe basarse en las preferencias del paciente, aunque debemos evitar ciertas actividades, en los que la hipoglucemia aumenta considerablemente, como pueden ser la escalada, el submarinismo o el paracaidismo (3).
Las actividades más recomendables, son aquellas que impliquen grandes grupos musculares (4), que permitan mantener una carga constante, dada su utilidad para los pacientes con complicaciones cardiovasculares (1).
Diversos estudios, han demostrado la eficacia del trabajo de fuerza para la prevención y tratamiento de la diabetes mellitus tipo II.
Mejora la composición corporal y previene la composición corporal, y previene la pérdida de masa muscular asociada a la edad y a dietas hipocalóricas (2).
Hay una correlación entre el aumento del porcentaje muscular y el descenso de los niveles basales de insulina. Aunque generalmente, para prescribir el ejercicio de fuerza utilizamos el porcentaje de un RM, pero en pacientes diabéticos, se pueden utilizar medios alternativos.
Una forma de empezar, será haciendo 6 repeticiones con muy poco peso, controlando la presión arterial. A partir de ahí, iremos aumentado las repeticiones hasta llegar a 15 o 20 repeticiones (2).
Debido a que no existen comparaciones directas en la literatura, no se comprende claramente si el entrenamiento con sobrecarga de alta intensidad es superior para mejorar las variables metabólicas que el entrenamiento con sobrecarga de intensidad moderada, el cual provee mayor seguridad.
Si bien los protocolos de entrenamiento con sobrecarga de moderada intensidad no han mostrado mejoras en el control glucémico tan dramáticas como las observadas con el entrenamiento con sobrecarga de alta intensidad.
Este último puede no ser bien tolerado por todos los sujetos y se requieren más estudios para determinar la seguridad y la eficacia de este tipo de entrenamiento en pacientes diabéticos (9).
En cuanto al trabajo aeróbico, las actividades más aconsejadas son caminar, correr, nadar, ciclismo, esquí de fondo, remar, patinar (3), ya que utilizan varios grupos musculares (6).
¿Con qué frecuencia deben hacer ejercicio los diabéticos?
Diversas investigaciones, han indicado que con frecuencias menores a 2 días a la semana no se obtienen mejoras en el consumo máximo de oxígeno (2).
La frecuencia mínima es de 3 días no consecutivos por semana, aunque lo recomendable sería una frecuencia de 5 días a la semana (3).
¿Cuánto debe durar el entrenamiento en pacientes con diabetes mellitus?
Aunque se ha sugerido que sesiones de 30 minutos son suficientes para alcanzar el gasto calórico óptimo en pacientes con diabetes mellitus tipo 2, la duración de de la sesión estará en función de la intensidad y la frecuencia marcado por el programa (2).
Se ha demostrado, que sesiones de 1 hora de duración, 5 días a la semana, durante 3 meses, a una intensidad de trabajo del 70% del VO2máx, mejoran la acción de la insulina en pacientes con diabetes mellitus tipo 2.
Sin embargo, sesiones de más 60 minutos, podrían ser contraproducentes, ya que podría dar lugar a daño muscular, y originar resultados contrarios a los esperados (2).
Las sesiones deben iniciarse con un calentamiento, con ejercicios aeróbicos suaves como caminar, pedalear, estiramientos, para evitar lesiones musculoesqueléticas.
Se debe concluir con una vuelta a la calma, para evitar la hipotensión postejercicio (3).
A pesar de todo, como se ha visto anteriormente, llevando una planificación adecuada los diabéticos pueden practicar actividades físicas sin ningún tipo de problema (12).
Adaptaciones al entrenamiento en pacientes diabéticos
La sensibilidad a la insulina disminuye aproximadamente un 40% en individuos que han tenido diabetes tipo 1 durante varios años.
Por lo tanto, mediante el ejercicio físico podemos disminuir la dosis de insulina. Está demostrado que los pacientes que realizan actividad física regular viven más y con menos calidad de vida que aquellos sedentarios con la misma patología (2).
Está demostrado que la actividad física es beneficiosa para personas con diabetes tipo 2, y que la actividad física regular mejora la acción y la sensibilidad a la insulina por parte de la célula periférica. Estos efectos pueden durar hasta meses tras haber finalizado un programa de entrenamiento (2).
El ejercicio regular reduce también el colesterol y los triglicéridos y eleva los niveles de colesterol con lipoproteínas de alta densidad reduciendo así el riesgo de cardiopatías coronarias al tiempo que controla el peso corporal y la hipertensión (7).
Respuestas al ejercicio en pacientes diabéticos
Los pacientes con diabetes mellitus, pueden sufrir alteraciones en la respuesta fisiológica al ejercicio debido a trastornos en el equilibrio de la regulación metabólica de la insulina y las hormonas antagonistas.
Esto puede hacer que aparezcan desequilibrios entre la utilización periférica de la glucosa y la producción de ésta por el hígado (1).
En pacientes con diabetes mellitus tipo 1, el principal determinante de la regulación de glucosa durante el ejercicio físico en estos pacientes es el nivel de insulina.
La sesión de ejercicio realizado durante la hiperinsulinemia originará una hipoglucemia, ya que la insulina inhibe la producción de la glucosa por el páncreas y acelera la obtención de glucosa por el músculo durante el ejercicio.
La hiperinsulinemia incluso impide la movilización de lípidos que tiene lugar durante el ejercicio, y por lo tanto impide la utilización de ácidos grasos. Por estas razones, debemos evitar el suministro de insulina antes del ejercicio (2).
En condiciones de hipoinsulinemia, el efecto inhibitorio de la insulina en la producción hepática de glucosa y de cuerpos cetónicos y su efecto estimulador del consumo de glucosa están reducidos.
El resultado de estos efectos, junto con los de la respuesta contrarreguladora, es el incremento de la glucemia y de los cuerpos cetónicos, pudiendo producirse hiperglucemia y cetosis (Serra y Bagur, 2004).
Además, el incremento hormonal de cortisol, catecolaminas y glucagón que normalmente se produce durante el ejercicio se ve incrementado en condiciones de hipoinsulinemia en personas con diabetes mellitus tipo 1.
Como resultado, nos encontramos con la producción de glucosa por el hígado y con la disminución de la utilización de glucosa, induciendo así hiperglucemia. Estos fenómenos son acentuados, si el ejercicio es intenso (2).
La regulación del metabolismo de la glucosa en pacientes con diabetes mellitus tipo 1 durante el ejercicio físico es compleja y no exenta de riesgos. Para evitar fenómenos de hipoglucemia debemos saber controlar los niveles de insulina.
De igual manera, para evitar la hiperglucemia y la cetosis es conveniente controlar los niveles de glucemia y cuerpos cetónicos antes de iniciar el ejercicio.
Esto no quiere decir que debamos recomendar evitar al actividad física, sino que debemos alentar a los pacientes diabéticos, a que conozcan su organismo en respuesta al ejercicio, controlando la dosis de insulina, dependiendo del momento del día en el que realicemos actividad física (2).
Los pacientes con diabetes mellitus tipo 2, se caracterizan por la resistencia a la insulina tanto en tejidos periféricos, como a nivel hepático. Durante el ejercicio, tanto los niveles de insulina, como los de glucosa en sangre disminuyen y se aproximan a los observados en personas normales (2).
La inmensa mayoría de estos pacientes son obesos y suelen tener patologías asociadas que incrementan el riesgo de sufrir enfermedades cardiovasculares, lo que requiere una valoración funcional adecuada y una prescripción de ejercicio acorde con esta realidad (1).
El riesgo de hipoglucemia en estos pacientes es menor, al observado en pacientes con diabetes mellitus tipo 1, pero hemos de tener cuidado en las fases avanzadas y muy avanzadas de la enfermedad, especialmente en la dosis de insulina postejercicio, ya que los riesgos de hipoglucemia pueden ser similares a los descritos en la diabetes mellitus tipo 1 (2).
Conclusiones
La práctica regular de ejercicio físico está recomendada para personas con diabetes mellitus tipo 1 y es casi obligada en diabetes tipo 2. Los programas de ejercicios para estos pacientes deben ser cuidadosamente prescritos por personal sanitario y educadores físicos (2).
El ejercicio físico que se realice, debe estar exento de daño muscular, dado el efecto contraproducente que produce en la acción de la insulina (2).
Es de gran importancia, la realización de una serie de pruebas, para evaluar la aptitud física del paciente. Debemos incluir un trabajo cardiovascular y un trabajo de fuerza, con los porcentajes establecidos en función de las pruebas evaluativas.
Destacar la trascendencia de concienciar a los pacientes de la necesidad de permanecer en el programa de entrenamiento, para evitar el abandono de dicho programa.
Podcast Ejercicio Físico y Diabetes Mellitus: Play in new window |
Suscríbete a Apple Podcasts | Spotify | Google Podcasts |
Bibliografía
- López C., J. Fernández V., A. (2003) . Fisiología de ejercicio. Madrid: Panamericana.
- López C., J. López M., L. M. (2008). Fisiología clínica del ejercicio. Madrid: Panamericana.
- Serra G., J. R. (1999). Prescripción de ejercicio físico para la salud. Barcelona: Paidotribo.
- ACSM (1998). Manual ACSM, para la valoración y prescripción del ejercicio. Barcelona: Paidotribo.
- Atalay, M.; Laaksonen, D. E. (2002). Diabetes, Oxidative Stress and Physical Exercise. Journal of Sports Science and Medicine 1, 1-14.
- Balleter, E. J.; Campuzano, S. (2011). La diabetes tipo I y su prescripción para la práctica de actividad físico-deportiva., EFDeportes.com, Revista Digital. Buenos Aires, Año 15, Nº 152.
- Barrios, E; Chávez, N; León, S.; González, N; Arzuaga, A. (2009) . Influencia del entrenamiento físico sobre el patrón metabólico en obesos diabéticos tipo 2. EFDeportes.com, Revista Digital – Buenos Aires – Año 14 – Nº 136 –
- Bosch, X; Alfonso, F; Bermejo, J (2002). Diabetes y enfermedad cardiovascular. Una mirada hacia la nueva epidemia del siglo XXI. Revista Española de Cardiología. 55:525-7.
- Davis, J.; Green, J. M.. (2007) . Resistance Training and Type-2 Diabetes. Strength and Conditioning Journal 29(1):42–48
- Jácome, A (2008) “Medicamentos para la diabetes tipo 2” Revista MEDICINA. 30: 102-10.
- LaFontaine, T. (2007). Fuerza y Acondicionamiento en Pacientes con Diabetes Mellitus Tipo II. Strength and Conditioning Journal; Vol. 22, No. 3, pp. 82–84.
- Latorre, J. M. (2009). La diabetes y el ejercicio físico. EFDeportes.com, Revista Digital – Buenos Aires – Año 14 – Nº 136 –
- Leyva-Moral, J. M. (2007). La entrevista motivacional como instrumento para promover la actividad física y la adhesión dietética en personas con diabetes: revisión bibliográfica. Nure Investigación, 29: 35-39.
- Miguel, P. E.; Padrosa, D; Niño, R; Lora, R. (2005). Mecanismos de la enfermedad cardiovascular en pacientes con diabetes mellitus. Correo Científico Médico de Holguín 2005;9(3).
- Miranda, D. (2009) . Actividad física y diabetes tipo II en niños adolescents. Consideraciones a tener en cuenta por el profesor de Educación Física. EFDeportes.com, Revista Digital. Buenos Aires Año 14. Nº 133
- Molina, M.; Ibáñez, I. (2011) . Tratamiento de la diabetes desde el área de Educación Física. EFDeportes.com, Revista Digital. Buenos Aires, Año 15, Nº 153,
- Rowland, T. (1990). Exercice and Children’s Health; Cap. 10, pp. 215-233. Traducido y publicado con el permiso del autor y del Editor (Human Kinetcis Publishers, Champaign. IL)
- Sánchez-Recalde, A.; Kaski, J. C. (2001). Diabetes mellitus, inflamación y aterosclerosis coronaria: perspectiva actual y futura. Revista Española de Cardiología. 54:751-63
- Teresa, L.; Lopes dos santos, D. (2005). Efecto agudo de un programa de ejercicios resistidos con pesas en la glucemia capilar de diabéticos tipo II. EFDeportes.com, Revista Digital – Buenos Aires – Año 10 – N° 90 –
- Terrera, E. (2001). Efectos de la Actividad Física sobre la Diabetes. PubliCE Standard. Pid.
